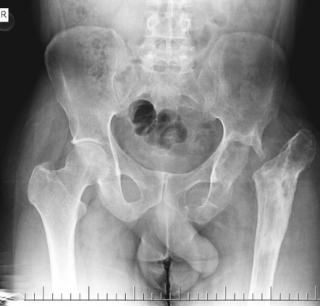
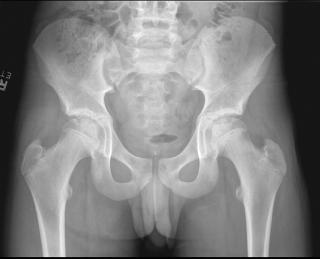
Остеомиелит костей таза представляет собой инфекционно-воспалительное заболевание, при котором патологический процесс поражает губчатое и кортикальное вещество подвздошной, седалищной или лобковой кости с вовлечением костного мозга, надкостницы и окружающих мягких тканей. Заболевание может иметь острое или хроническое течение и нередко сопровождается формированием абсцессов, секвестров и свищевых ходов.
Причины
Основными причинами развития остеомиелита костей таза являются попадание в костную ткань патогенных микроорганизмов. Наиболее частым возбудителем является Staphylococcus aureus, реже встречаются стрептококки, грамотрицательная флора и микобактерии туберкулёза. Инфекция может проникать в кости таза гематогенным путём при наличии септических очагов в организме (фурункулы, абсцессы, пневмония, инфекции мочевыводящих путей), контактным путём из близлежащих гнойных очагов (параректальные или паравезикальные абсцессы, воспалительные заболевания органов малого таза), а также вследствие травм или хирургических вмешательств, связанных с повреждением тазовых костей.
Механизм развития остеомиелита связан с особенностями кровоснабжения костей таза, в которых имеются зоны замедленного кровотока и сплетения сосудов, предрасполагающие к фиксации и размножению микроорганизмов. Проникшие в костный мозг бактерии начинают активно продуцировать токсины, вызывая выраженную воспалительную реакцию. В ответ развивается инфильтрация нейтрофилами, повышается активность остеокластов, что приводит к разрушению костной ткани и формированию очагов остеолиза. По мере прогрессирования процесса образуются секвестры и внутрикостные полости, заполненные гнойным экссудатом. Инфекция может распространяться на мягкие ткани малого таза, формируя параоссальные абсцессы и флегмоны, а также вовлекать тазобедренные суставы, вызывая гнойный коксит.
Виды остеомиелита тазовых костей
Остеомиелит подвздошной кости (os ilium) наиболее часто встречающийся вариант остеомиелита таза, когда воспаление развивается в теле или крыле подвздошной кости. Он может возникать после хирургических вмешательств, травм, при пролежнях или при распространении инфекции с соседних органов, например, из кишечника или мочевыводящей системы.
Остеомиелит седалищной кости (os ischii) характерен для пациентов с длительной иммобилизацией, нейрогенными нарушениями и трофическими расстройствами. Он часто сочетается с пролежнями и является одной из форм остеомиелита, ассоциированной с хроническим давлением на зону седалищных бугров.
Остеомиелит лобковой кости (os pubis) локализуется в теле или ветвях лобковой кости. Он может быть связано с урологическими или гинекологическими процедурами, травмами, родами, операциями на мочевом пузыре и иногда развивается у спортсменов с хронической перегрузкой, например, синдром остеитис пубис.
Остеомиелит крестцово-подвздошного сочленения (articulatio sacroiliaca) - инфекционное поражение данной области может быть односторонним или двусторонним, который часто сопровождается выраженной болевой симптоматикой, иррадиирующей в поясницу, ягодицу и нижнюю конечность, что затрудняет дифференциальную диагностику с радикулопатиями. Инфекция может быть гематогенной или распространиться из органов малого таза.
Симптомы
Симптомы остеомиелита костей таза зависят от формы течения заболевания, распространённости процесса и вовлечения соседних структур, однако имеют как общие, так и локальные проявления.
Острый остеомиелит тазовых костей чаще всего начинается внезапно. Пациент отмечает резкую боль в области таза, которая может иррадиировать в пах, ягодицу, бедро или поясницу. Боль усиливается при движениях, сидении и ходьбе, иногда становится настолько выраженной, что приводит к вынужденному положению. Над поражённой областью может отмечаться отёчность и локальное повышение температуры. Общая симптоматика включает повышение температуры тела до фебрильных значений, озноб, потливость, слабость, потерю аппетита и выраженную интоксикацию. При вовлечении тазобедренного сустава развивается ограничение подвижности и болезненность при попытке опоры на ногу.
Подострый остеомиелит проявляется менее выраженными симптомами. Боли становятся умеренными или периодическими, температура тела чаще субфебрильная. Пациенты жалуются на слабость, быструю утомляемость и дискомфорт в области таза, который усиливается при нагрузке. Такие неспецифические проявления нередко приводят к задержке диагностики.
Хронический остеомиелит костей таза характеризуется длительным течением с периодами ремиссий и обострений. Основные проявления включают ноющую, тупую боль в тазовой области, наличие свищевых ходов с выделением гнойного или серозного содержимого, уплотнение и деформацию костей. В фазу обострения снова возникают лихорадка, ознобы, усиление болевого синдрома и признаки интоксикации. Длительное течение заболевания может приводить к нарушению походки, контрактурам тазобедренного сустава и ограничению физической активности.
К осложнённым симптомам относятся образование параоссальных абсцессов и флегмон в малом тазу, поражение тазобедренного сустава с развитием гнойного коксита, патологические переломы и генерализация инфекции в виде сепсиса.
Диагностика
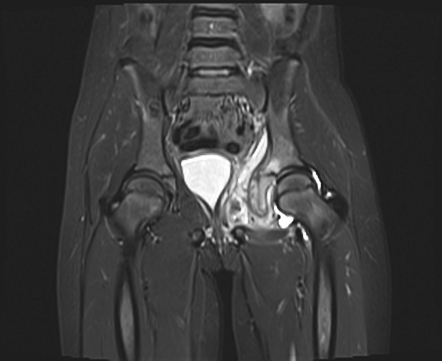 Диагностика остеомиелита костей таза строится поэтапно и требует комплексного подхода с использованием клинических, лабораторных и инструментальных методов. На первом этапе проводится клинический осмотр пациента. Врач оценивает жалобы на боли в области таза, ягодицы или паха, ограничение подвижности тазобедренного сустава и возможное наличие свищей. Проводится пальпация для выявления локальной болезненности, отёчности и напряжения тканей.
Диагностика остеомиелита костей таза строится поэтапно и требует комплексного подхода с использованием клинических, лабораторных и инструментальных методов. На первом этапе проводится клинический осмотр пациента. Врач оценивает жалобы на боли в области таза, ягодицы или паха, ограничение подвижности тазобедренного сустава и возможное наличие свищей. Проводится пальпация для выявления локальной болезненности, отёчности и напряжения тканей.
Лабораторная диагностика включает общий анализ крови с выявлением лейкоцитоза, ускоренной СОЭ, повышенного уровня С-реактивного белка. В случаях острого процесса определяется прокальцитонин, что помогает оценить выраженность воспалительной реакции. Посев крови и гнойного отделяемого из свищевых ходов позволяет идентифицировать возбудителя и подобрать адекватную антибактериальную терапию.
Рентгенография таза выявляет изменения только на поздних стадиях, когда уже сформированы очаги остеолиза или склероза. Рентгенологическая диагностика остеомиелита костей таза направлена на выявление прямых признаков гнойно-некротического процесса в области подвздошной, седалищной или лобковой кости с оценкой характера костной перестройки и вовлечения смежных структур. Исследование проводится в прямой и косых проекциях в режиме обзорной рентгенографии с прицельной съёмкой предполагаемого очага поражения.
Рентген выявляет следующие анатомические признаки:
- Расширение мягкотканной тени в области крыла или тела подвздошной кости вследствие перифокального отёка или абсцедирования.
- Участки остеолиза с нечёткими, подрытыми краями, локализующиеся в теле или крыле подвздошной кости, как сигнал активного разрушения губчатого вещества.
- Узкие зоны секвестрации — отдельные плотные участки внутри разрежённой костной ткани, отражающие отторжение некротизированных фрагментов.
- Периостальная реакция по внутренней поверхности крыла кости с локальной гиперостозной зоной в виде слоистой или спикулообразной костной наслойки.
- Изменение рельефа и контуров костной пластинки, вплоть до её деформации при длительном течении.
- Участки остеосклероза вокруг очага, отражающие реактивное уплотнение ткани на границе воспаления.
Остеомиелит седалищной кости:
- Зоны деструкции губчатого вещества в области седалищного бугра, как сигнал остро протекающего воспаления на фоне трофических нарушений.
- Расширение мягкотканной тени в проекции седалищной кости с возможными признаками газообразующих инфекций (наличие газа в мягких тканях).
- Уплощение и деформация контура седалищного бугра с его деструкцией или сегментарным остеолизом.
- Секвестры в виде плотных теней неправильной формы, окружённых менее плотной зоной остеопороза.
- Слабовыраженный или отсутствующий периостит в связи с особенностями анатомии и близким расположением мягких тканей.
- Преимущественное вовлечение одной стороны таза, нередко в контексте хронического давления или пролежней.
Остеомиелит лобковой кости:
- Остеолиз в теле или верхней и нижней ветвях лобковой кости с размытыми границами очага, чаще односторонний.
- Сужение или разрушение лобкового симфиза при двустороннем вовлечении с нарушением контуров его суставной щели.
- Небольшие секвестры в центральных отделах лобковых ветвей при хроническом течении.
- Периостальные наслоения вдоль нижней ветви лобковой кости с утолщением и бугристостью наружного контура.
- Расширение мягкотканной тени в надлобковой и паховой области как признак флегмоны.
- Признаки остеосклероза с усилением плотности кости вокруг очага как сигнал хронической фазы воспаления.
Остеомиелит крестцово-подвздошного сочленения:
- Нечёткость контуров суставной щели с её локальным сужением или расширением при разрушении суставных поверхностей.
- Разрежение губчатого вещества в крыле крестца и подвздошной кости по обе стороны от сочленения.
- Узкие, плотные секвестры в центральных отделах подвздошной кости, часто ближе к суставной поверхности.
- Симметричное или асимметричное поражение, сопровождающееся деформацией суставной щели и утратой её рельефа.
- Периостальная реакция на внутренней поверхности подвздошной кости рядом с суставом.
- Признаки остеосклероза в поздних стадиях с локальным уплотнением кости и слиянием суставной щели.
Рентгенографическое исследование позволяет детально визуализировать следующие диагностические параметры:
- Локализация и протяжённость зоны воспалительной деструкции, включая разграничение поражения в пределах отдельных костей таза.
- Характер и выраженность кортикальных нарушений, с оценкой дефектов наружного слоя и сопутствующей периостальной реакции.
- Форма, плотность и размеры секвестра, определяющие степень некротических изменений и возможность образования хронического очага.
- Наличие и выраженность остеосклеротических зон, ограничивающих очаг остеомиелита, как признак хронического течения.
- Взаимоотношение зоны деструкции с прилегающими суставами таза и возможное вовлечение суставных поверхностей.
Рентгенологическое обследование имеет ряд ограничений, и с его помощью не всегда удаётся точно визуализировать следующие аспекты тазового остеомиелита:
- Начальные фазы воспаления с поражением костного мозга и мягких тканей не сопровождаются рентгенологически видимыми изменениями.
- Объём поражения в толще массивных тазовых костей может быть недооценён из-за слабой контрастности трабекулярной перестройки.
- Визуализация глубоко расположенных структур в проекции таза затруднена наложением кишечных газов и соседних анатомических образований.
- Невозможно определить состояние параоссальных мягких тканей и гнойных затёков за пределами костной оболочки.
- Присутствует лучевая нагрузка: при выполнении рентгенографии таза в прямой и косых проекциях с прицельной съёмкой поражённого участка суммарная эффективная доза составляет от 0,3 до 0,6 мЗв.
Компьютерная томография более информативна и позволяет детально оценить структуру кости, выявить секвестры и внутрикостные полости.
считается «золотым стандартом» ранней диагностики, так как позволяет выявить воспаление костного мозга, мягких тканей и суставов на ранних стадиях.
В сложных случаях применяется радиоизотопное сканирование (сцинтиграфия), которое показывает зоны активного воспаления.
При необходимости проводится трепанобиопсия костной ткани для гистологического и микробиологического исследования, что помогает исключить опухолевые процессы и уточнить характер возбудителя.
Диагностикой и лечением остеомиелита костей таза занимаются несколько специалистов. Ведущая роль принадлежит травматологу-ортопеду, так как именно он отвечает за ведение костной патологии. Инфекционист участвует в диагностике и выборе оптимальной антибактериальной терапии. Радиолог проводит интерпретацию данных КТ и МРТ. При подозрении на туберкулёзную природу процесса пациент направляется к фтизиатру. Хирург привлекается при необходимости дренирования абсцессов и удаления секвестров. На этапе реабилитации в лечение включаются физиотерапевт и специалист по ЛФК.
Современные способы лечения
Современные протоколы лечения остеомиелита костей таза основаны на комплексном подходе, сочетающем антибактериальную терапию, хирургические вмешательства и реабилитационные мероприятия. Тактика определяется формой заболевания (острая или хроническая), выраженностью деструктивных изменений и наличием осложнений.
Первым и основным этапом является антибактериальная терапия. Лечение начинают с назначения антибиотиков широкого спектра действия — цефалоспоринов III–IV поколения, карбапенемов, гликопептидов (ванкомицин), линезолида. После получения результатов микробиологического исследования и антибиотикограммы проводится коррекция лечения с учётом чувствительности возбудителя. Курс терапии длительный — не менее 6–8 недель, при хронических формах может продолжаться несколько месяцев. При туберкулёзной этиологии назначается противотуберкулёзная терапия в стандартных режимах (изониазид, рифампицин, этамбутол, пиразинамид).
Параллельно проводится симптоматическая и поддерживающая терапия. Для купирования болевого синдрома и воспаления применяют нестероидные противовоспалительные средства и анальгетики. При выраженной интоксикации используется инфузионная терапия и дезинтоксикационные препараты. Иммобилизация тазовой области позволяет снизить нагрузку и ограничить распространение инфекции.
Хирургическое лечение показано при наличии секвестров, абсцессов, свищей, обширной деструкции кости и неэффективности консервативной терапии. Основные виды операций включают секвестрэктомию, санацию и дренирование гнойных полостей, некрэктомию, удаление поражённых костных участков. В тяжёлых случаях выполняются резекция части таза и реконструктивные вмешательства с применением костной пластики, аллотрансплантатов или современных остеопластических материалов. В случае вовлечения тазобедренного сустава может потребоваться артропластика или эндопротезирование.
После стабилизации состояния пациента важное значение имеет реабилитация. Она включает физиотерапевтические процедуры (УВЧ, магнитотерапия, лазеротерапия), лечебную гимнастику, постепенную нагрузку для восстановления функции суставов и походки. Обязательно проводится витаминотерапия и мероприятия, направленные на укрепление иммунитета.
Прогноз при своевременной диагностике и комплексном лечении относительно благоприятный, однако при хронических формах и запоздалом лечении высок риск формирования свищей, хронического болевого синдрома, деформации таза, нарушения функции тазобедренного сустава и развития сепсиса.
Список научной литературы:
-
Остеомиелит костей таза у детей / H.A. Цап, Ю.Я. Лобанов, Е.А. Нагорный [и др.] // Актуальные вопросы хирургической инфекции у детей : сб. науч. тр .- Воронеж, 2004 .- С. 54-55.
-
Остеосцинтиграфия в диагностике острого остеомиелита у детей / М.З. Имамов, А.Н. Котляров, Н.М. Ростовцев [и др.] // Остеомиелит у детей : тез. докл. Российского симпозиума по детской хирургии с международным участием .- Часть I. - Ижевск, 2006 .- С. 108-109.
-
Острый гематогенный остеомиелит / Г.Н. Румянцева, Ю.Г. Портенко, Д.Г. Галахова [и др.] // Современные технологии в педиатрии и детской хирургии : материалы V Российского конгресса.- М., 2006 .- С. 416.
-
Хирургическая тактика при остром гематогенном остеомиелите костей, образующих тазобедренный сустав / Н.С. Стрелков, В.А. Бушмелев, Т.Б. Пчеловодова [и др.] // Остеомиелит у детей : тез. докл. Российского симпозиума по детской хирургии с международным участием .- Часть I. -Ижевск, 2006 .- С. 242-243.
Остеомиелит проксимального отдела бедренной кости — это инфекционно-воспалительное заболевание, при котором гнойно-некротический процесс поражает костную ткань верхней части бедренной кости, включая её метафиз и эпифиз, с возможным распространением на тазобедренный сустав.
Остеомиелит проксимального отдела бедренной кости — это инфекционно-воспалительное заболевание, при котором гнойно-некротический процесс поражает костную ткань верхней части бедренной кости, включая её метафиз и эпифиз, с возможным распространением на тазобедренный сустав.
Остеомиелит позвоночника представляет собой инфекционно-воспалительное заболевание, поражающее костные структуры позвонков и межпозвоночные диски с последующим вовлечением окружающих мягких тканей.
Остеомиелит позвоночника представляет собой инфекционно-воспалительное заболевание, поражающее костные структуры позвонков и межпозвоночные диски с последующим вовлечением окружающих мягких тканей.
Остеомиелит шейки бедренной кости представляет собой инфекционно-воспалительное заболевание, при котором происходит деструкция костной ткани в области шейки бедра вследствие проникновения патогенных микроорганизмов.
Остеомиелит шейки бедренной кости представляет собой инфекционно-воспалительное заболевание, при котором происходит деструкция костной ткани в области шейки бедра вследствие проникновения патогенных микроорганизмов.
 Общегородской центр
Общегородской центр