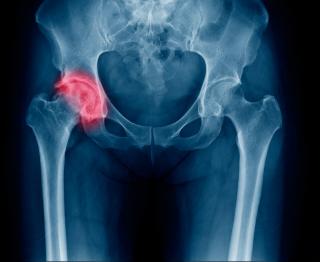
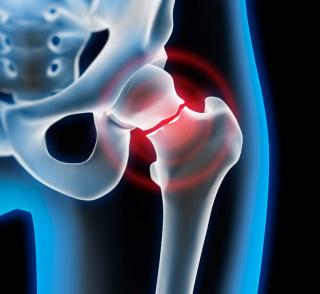
Остеомиелит шейки бедренной кости представляет собой инфекционно-воспалительное заболевание, при котором происходит деструкция костной ткани в области шейки бедра вследствие проникновения патогенных микроорганизмов. В большинстве случаев возбудителями являются бактерии, преимущественно золотистый стафилококк (Staphylococcus aureus), реже встречаются стрептококки, грамотрицательные энтеробактерии или анаэробы. Процесс может развиваться остро либо принимать хроническое течение с периодическими обострениями. Основные пути инфицирования включают гематогенное распространение из первичного очага (например, при сепсисе, фурункулёзе, тонзиллите), посттравматическое инфицирование при открытых переломах или хирургических вмешательствах, а также контактный путь при распространении инфекции с прилежащих мягких тканей.
Патогенез
Шейка бедренной кости как анатомическая зона характеризуется относительно ограниченным кровоснабжением, особенно у пожилых пациентов, что создаёт благоприятные условия для персистенции патогенной флоры и способствует хроническому течению воспаления. В патологическом процессе участвуют как компактное, так и губчатое вещество кости с вовлечением костномозгового канала, что может сопровождаться образованием остеолитических очагов, секвестров, интраоссальных абсцессов и нарушением архитектоники костной структуры. Увеличение внутрикостного давления вследствие экссудации и воспалительного отёка ведёт к ишемии и некрозу костной ткани, что дополнительно усугубляет течение заболевания.
Иммунные механизмы реагируют на инфицирование активацией нейтрофилов и макрофагов, что сопровождается образованием гнойного экссудата, а при неэффективности санации очага возникает хронизация процесса. Частым осложнением остеомиелита шейки бедренной кости является патологический перелом вследствие снижения прочности костной структуры, а также формирование свищевых ходов при хроническом течении. Учитывая анатомическую близость тазобедренного сустава, возможно распространение инфекции с развитием вторичного септического артрита. Механизм заболевания тесно связан с особенностями микроциркуляции, иммунного ответа и вирулентностью возбудителя, а также с коморбидными состояниями пациента, такими как сахарный диабет, остеопороз, онкологические заболевания и иммуносупрессия.
Симптомы
Симптоматика остеомиелита шейки бедренной кости зависит от формы заболевания и стадии патологического процесса. В остром течении наблюдается внезапное начало с выраженным болевым синдромом в области паха, тазобедренного сустава или верхней трети бедра, усиливающимся при движении и пальпации. Боль может иррадиировать в поясничную область, ягодицу или коленный сустав, что иногда затрудняет диагностику. Характерна гипертермия до фебрильных цифр, общая интоксикация с ознобом, слабостью, тахикардией и потливостью. При осмотре выявляется отёк мягких тканей, гиперемия, локальное повышение температуры и ограничение подвижности в тазобедренном суставе. В ряде случаев возможна контрактура сустава в положении сгибания и наружной ротации бедра. При хроническом остеомиелите симптомы менее выражены, преобладают умеренные боли, эпизодическое повышение температуры, наличие свищей с гнойным отделяемым и постепенное снижение функции конечности. У пожилых пациентов или лиц с коморбидной патологией симптоматика может быть стёртой, с минимальными болевыми ощущениями и без выраженной лихорадки, что требует повышенного клинического настороженности. У пациентов возможны признаки анемии, лейкоцитоза, повышение СОЭ и уровня С-реактивного белка при лабораторном обследовании.
Виды остеомиелаита шейки бедра
Остеомиелит шейки бедренной кости классифицируется по клинико-морфологическим формам и степеням тяжести патологического процесса. В зависимости от характера течения различают острый, подострый и хронический остеомиелит:
- Острый остеомиелит характеризуется бурным началом, выраженным воспалением и интоксикацией, он может быть гематогенным или посттравматическим.
- Подострая форма представляет собой промежуточный этап с менее выраженной симптоматикой, часто предшествующий хронизации.
- Хронический остеомиелит развивается при неэффективном лечении острого процесса и сопровождается образованием секвестров, свищевых ходов и участков склерозирования костной ткани.
По этиологии различают гематогенный остеомиелит, возникающий вследствие заноса инфекции с током крови из отдалённого очага; посттравматический, связанный с открытыми переломами или оперативными вмешательствами на тазобедренном суставе; контактный, развивающийся при распространении инфекции с окружающих мягких тканей.
По степени тяжести выделяют:
- лёгкую форму с локализованным воспалением и минимальной деструкцией;
- среднетяжёлую с вовлечением значительной части шейки бедренной кости, умеренной интоксикацией и нарушением функции конечности;
- тяжёлую форму с обширным остеонекрозом, формированием абсцессов, свищей и системной реакцией в виде сепсиса.
В рамках хронической формы дополнительно различают латентный, активный и фистулезный типы течения патологии.
Диагностика
 Диагностикой и лечением остеомиелита шейки бедренной кости занимается преимущественно врач-травматолог-ортопед, при необходимости — совместно с инфекционистом. Участие хирурга показано при необходимости оперативного вмешательства, а также в случае осложнённых форм с абсцессами или свищами. При наличии системных проявлений инфекции может подключаться терапевт для оценки общего состояния и коррекции сопутствующей терапии.
Диагностикой и лечением остеомиелита шейки бедренной кости занимается преимущественно врач-травматолог-ортопед, при необходимости — совместно с инфекционистом. Участие хирурга показано при необходимости оперативного вмешательства, а также в случае осложнённых форм с абсцессами или свищами. При наличии системных проявлений инфекции может подключаться терапевт для оценки общего состояния и коррекции сопутствующей терапии.
Протокол диагностики включает клиническое обследование с оценкой локальной болезненности, ограничением объема движений в тазобедренном суставе, отёком и болевыми контрактурами. Лабораторная диагностика включает общий анализ крови (лейкоцитоз, нейтрофильный сдвиг, повышение СОЭ и С-реактивного белка), биохимический анализ, в том числе уровни прокальцитонина при подозрении на септическое состояние. Анализ крови может быть информативным при гематогенной форме.
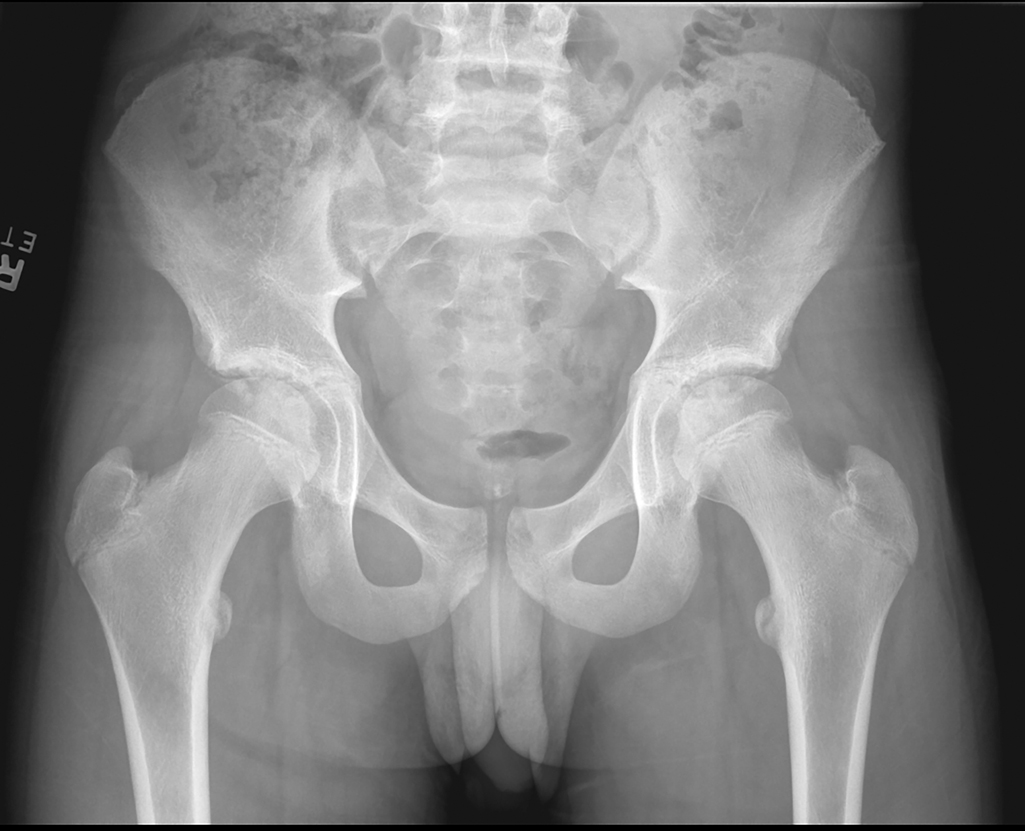
Обязательным этапом в дифференциальной диагностики является проведение рентгенографии тазобедренного сустава. Рентгенологическая диагностика остеомиелита шейки бедренной кости направлена на выявление прямых признаков воспалительно-некротического процесса, затрагивающего метафиз и переходную зону к эпифизу, с возможным распространением на головку бедра. Исследование проводится в прямой и боковой проекциях в режиме стандартной обзорной рентгенографии с применением прицельной съёмки поражённого тазобедренного сустава.
Рентген выявляет следующие анатомические признаки:
- В прямой проекции определяется очаг остеодеструкции в области шейки бедренной кости, представленный зоной разрежения губчатого вещества с нарушением нормальной трабекулярной архитектоники и неравномерным понижением рентгеновской плотности.
- На боковой рентгенограмме визуализируется прерывание или истончение кортикального слоя медиального или латерального контура шейки, с признаками субпериостального наслоения, формирующего неравномерный периостальный контур.
- При прицельной съёмке выявляется участок секвестрации — замкнутый фрагмент костной ткани с высокой плотностью и чёткими границами, окружённый зоной остеосклероза и выраженного остеопороза, распространяющегося к базальной части головки бедра.
Рентгенографическое исследование позволяет детально визуализировать следующие диагностические параметры остеомиелита шейки бедра:
- Локализация и протяжённость зоны остеолиза, включая оценку вовлечения метафизарного и эпифизарного отделов шейки бедренной кости.
- Форма, структура и плотность секвестра, с определением наличия реактивного склероза вокруг очага некроза.
- Характеристика нарушений кортикального слоя по протяжённости, симметрии и чёткости наружного костного контура.
- Выраженность и конфигурация периостальной реакции, определяющая фазу воспалительного процесса.
- Параметры суставной щели и состояние сочленяющейся головки бедра, позволяющие оценить вовлечение тазобедренного сустава.
Рентгенологическое обследование имеет ряд ограничений, и с его помощью не всегда удаётся точно визуализировать следующие аспекты:
- Ранние воспалительные изменения, возникающие до формирования макроскопических зон остеолиза, не отображаются на рентгенограмме в течение первых 10–14 суток.
- Интрамедуллярное распространение воспалительного процесса вглубь тела кости не может быть достоверно оценено при стандартной проекционной съёмке.
- Формирование фистул, гнойных затёков и поражение окружающих мягких тканей остаются недоступными для визуализации данным методом.
- Детальное отображение состояния эпифиза и суставных поверхностей ограничено за счёт перекрытия анатомических структур таза и бедра.
- Присутствует лучевая нагрузка: при выполнении рентгенографии тазобедренного сустава в прямой и боковой проекциях с применением прицельной съёмки шейки бедра суммарная эффективная доза составляет от 0,3 до 0,7 мЗв.
Наиболее чувствительным методом визуализации является магнитно-резонансная томография тазобедренного сустава, позволяющая выявить костный отёк, внутрикостные абсцессы, поражение костного мозга и мягкотканные изменения. Компьютерная томография используется для уточнения анатомических деталей деструкции и оценки секвестров. Радиоизотопное сканирование с технецием-99м применяется для выявления очагов воспаления в костной ткани, особенно при множественном или хроническом процессе. При наличии свищей возможно проведение фистулографии. Микробиологическое исследование гнойного отделяемого или материала, полученного при пункции или биопсии, позволяет идентифицировать возбудителя и провести антибиотикограмму.
Соврменное лечение
Современные методы лечения остеомиелита шейки бедренной кости основываются на комплексном и поэтапном подходе с использованием этиотропной, патогенетической и хирургической терапии. Ведущим направлением в лечении остаётся антибактериальная терапия, назначаемая с учётом предполагаемого или подтверждённого возбудителя, его чувствительности и характера течения. При остром остеомиелите применяются парентеральные формы антибиотиков широкого спектра действия, таких как цефалоспорины III–IV поколения, карбапенемы, линезолид или гликопептиды, с последующим переходом на пероральные препараты при положительной динамике. Продолжительность антибактериального лечения составляет от 4 до 8 недель и может быть продлена при хроническом течении или наличии осложнений.
Хирургическое лечение проводится при наличии гнойных очагов, секвестров, свищей, а также при неэффективности консервативной терапии. Применяются малоинвазивные методы, включая санационную пункцию очага под контролем ультразвука или КТ, а также радикальные вмешательства с удалением некротизированных участков, секвестрэктомией и дренированием костно-мозгового канала. При выраженной деструкции шейки бедренной кости может потребоваться резекционная артропластика или установка временных антисептических спейсеров с последующим эндопротезированием тазобедренного сустава. Используются биодеградируемые имплантаты, насыщенные антибиотиками, а также костнозамещающие материалы для восстановления опорной функции.
Параллельно проводится дезинтоксикационная терапия, коррекция белково-электролитного обмена, витаминотерапия, иммуномодуляция, физиолечение в фазе ремиссии. Пациенту назначается разгрузка поражённой конечности, постепенная активизация с применением костылей или ходунков, ЛФК и реабилитация. При наличии фоновой патологии — сахарного диабета, остеопороза, иммунодефицита — необходима её коррекция под наблюдением соответствующих специалистов.
Список научной литературы:
-
Эндопротезирование крупных суставов конечностей в сложных анатомических условиях / О.Ш. Буачидзе, Г.А. Оноприенко, В.П. Волошин и др. // Хирургия. 2004. - № 10. - С. 45-49.
-
Шигарев, В.М. Эволюция лечения переломов шейки бедренной кости / В.М. Шигарев, В.Н. Тимофеев // Гений ортопедии. 2004. - №2. - С. 75-77.
-
Черкес-Заде, Д.И. Эндопротезирование в системе лечения переломов шейки бедра у лиц пожилого и старческого возраста / Д.И. Черкес-Заде, A.A. Аренберг, М:Б. Каплан // Актуальные вопросы травматологии и ортопедии. М., 1977. - Вып. 15. - С. 40-44.
-
Сергеев, C.B. Выбор оптимальных методов оперативного лечения шейки бедренной кости:
Что надо сделать для ранней диагностики ушиба тазобедренных суставов? Пациенту, в первую очередь, необходимо записаться на консультацию к ортопеду и сделать МРТ тазобедренного сустава. После первичного приема врач может назначить дополнительные обследования: КТ тазобедренного сустава.
Что надо сделать для ранней диагностики ушиба тазобедренных суставов? Пациенту, в первую очередь, необходимо записаться на консультацию к ортопеду и сделать МРТ тазобедренного сустава. После первичного приема врач может назначить дополнительные обследования: КТ тазобедренного сустава.
Что надо сделать для ранней диагностики травм бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу и сделать МРТ тазобедренного сустава или МРТ мягких тканей бедра. После первичного приема врач может назначить дополнительные обследования: Консультацию травматолога КТ бедра.
Что надо сделать для ранней диагностики травм бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу и сделать МРТ тазобедренного сустава или МРТ мягких тканей бедра. После первичного приема врач может назначить дополнительные обследования: Консультацию травматолога КТ бедра.
Что надо сделать для ранней диагностики перелома шейки бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к травматологу и сделать КТ бедренной кости. После первичного приема врач может назначить дополнительные обследования: Консультацию хирурга МРТ тазобедренных суставов.
Что надо сделать для ранней диагностики перелома шейки бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к травматологу и сделать КТ бедренной кости. После первичного приема врач может назначить дополнительные обследования: Консультацию хирурга МРТ тазобедренных суставов.
 Общегородской центр
Общегородской центр