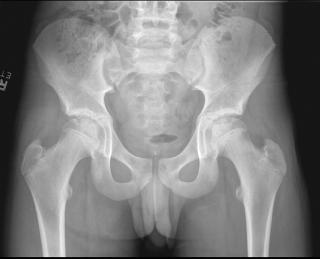
Остеомиелит проксимального отдела бедренной кости — это инфекционно-воспалительное заболевание, при котором гнойно-некротический процесс поражает костную ткань верхней части бедренной кости, включая её метафиз и эпифиз, с возможным распространением на тазобедренный сустав.
Причины
Причинами развития являются проникновение в костную ткань патогенных микроорганизмов, наиболее часто Staphylococcus aureus, реже стрептококков, грамотрицательной флоры или микобактерий туберкулёза. Инфицирование может происходить гематогенным путём при наличии септического очага в организме (фурункулы, абсцессы, пневмония, инфекции мочевых путей), посттравматически через открытые переломы и раны, либо после хирургических вмешательств на бедре или тазобедренном суставе.
Механизм развития включает попадание микроорганизмов в костномозговые пространства проксимального бедра с последующим активным размножением и выделением токсинов. Возникает выраженная воспалительная реакция с инфильтрацией нейтрофилами, активацией остеокластов и разрушением костных трабекул. Из-за особенностей кровоснабжения метафизарной зоны, где сосуды образуют замедленный кровоток и слепые капиллярные петли, микроорганизмы легко фиксируются и формируют первичный очаг. По мере прогрессирования развивается некроз костной ткани, формируются секвестры и гнойные полости, процесс может распространяться в мягкие ткани и суставную полость, вызывая параоссальные абсцессы и гнойный коксит.
Виды остеомиелита бедренной кости
По происхождению остеомиелит бедра делится на гематогенный, посттравматический, послеоперационный и контактный. Гематогенный вариант возникает вследствие заноса возбудителя с током крови из других очагов инфекции, таких как тонзиллит, пневмония, фурункул или сепсис. Данный тип чаще всего встречается у детей и подростков и преимущественно поражает метафизарные зоны бедра. Посттравматический остеомиелит развивается после открытых переломов или огнестрельных ранений, когда инфекция напрямую проникает в костную ткань. Послеоперационный, или ятрогенный, вариант связан с хирургическими вмешательствами, такими как остеосинтез или эндопротезирование бедра, и формируется при инфицировании операционной раны. Контактный остеомиелит возникает при распространении инфекции из соседних гнойных очагов в мягких тканях на костные структуры.
По клиническому течению остеомиелит может быть острым, подострым и хроническим. Острый процесс характеризуется внезапным началом, высокой температурой, выраженной интоксикацией и интенсивной болью в бедре, что быстро приводит к развитию гнойно-некротических изменений. Подострый остеомиелит протекает менее выраженно, но с длительным сохранением воспалительного очага и склонностью к переходу в хроническую форму. Хронический остеомиелит формируется при неполном излечении острого процесса и сопровождается наличием свищей, секвестров, длительным деструктивным изменением костной ткани и периодическими обострениями.
По морфологическим особенностям различают секвестрирующий остеомиелит, при котором формируются некротизированные участки кости, абсцедирующий остеомиелит с образованием внутрикостных или параоссальных абсцессов, а также склерозирующий вариант, при котором преобладают процессы разрастания костной ткани и её уплотнение, как при болезни Гарре.
По локализации внутри бедренной кости остеомиелит подразделяют на проксимальный, диафизарный и дистальный. При поражении проксимального отдела вовлекаются шейка и головка бедренной кости или вертельная область, и процесс часто осложняется переходом на тазобедренный сустав с развитием гнойного коксита. Диафизарный остеомиелит затрагивает среднюю часть бедренной кости и чаще встречается при посттравматических и хронических формах. Дистальный остеомиелит развивается в околосуставной зоне колена и нередко приводит к гнойному артриту коленного сустава.
Симптомы
Симптомы остеомиелита бедренной кости зависят от формы заболевания, его локализации и стадии, но имеют ряд общих клинических признаков.
Для острого остеомиелита характерно внезапное начало с резкой боли в области бедра, которая усиливается при движении и пальпации. Боль носит интенсивный, пульсирующий характер и может приводить к вынужденному положению конечности. Кожа над поражённой областью часто становится горячей на ощупь, может появляться покраснение и локальная отёчность. Быстро присоединяются общие симптомы интоксикации: повышение температуры тела до фебрильных цифр, озноб, выраженная слабость, потливость, потеря аппетита и головные боли. В некоторых случаях развивается ограничение подвижности тазобедренного или коленного сустава из-за вовлечения их в воспалительный процесс.
Подострый остеомиелит бедренной кости проявляется менее остро. Боль сохраняется, но становится умеренной или периодической, температура тела обычно субфебрильная. Пациента беспокоит быстрая утомляемость, хроническая слабость и незначительное ограничение подвижности. Такие симптомы нередко приводят к поздней диагностике.
Хронический остеомиелит бедренной кости характеризуется длительным течением с периодами ремиссий и обострений. Основными симптомами являются тупая, ноющая боль в бедре, наличие свищевых ходов с выделением гнойного секрета, деформация и утолщение поражённой области. В фазе обострения снова возникают лихорадка, интоксикация и усиление болевого синдрома. При длительном течении возможна укороченность конечности, нарушение походки, контрактуры тазобедренного или коленного сустава и значительное ограничение функции опоры и движения.
К осложнённым симптомам остеомиелита бедренной кости относят образование параоссальных абсцессов, патологические переломы, распространение инфекции на суставы (гнойный коксит или артрит коленного сустава), а также развитие сепсиса.
Диагностика
Диагностика остеомиелита бедренной кости проводится комплексно и направлена на подтверждение воспалительного процесса, определение возбудителя и степени деструкции костной ткани. На первом этапе проводится клиническое обследование. Врач обращает внимание на жалобы пациента на боль в области бедра, ограничение движений и наличие свищей или отёчности. При пальпации выявляется локальная болезненность и повышение температуры кожи.
Лабораторные исследования включают общий анализ крови с выявлением лейкоцитоза, ускоренной СОЭ и повышенного уровня С-реактивного белка. Дополнительно проводится определение прокальцитонина для оценки выраженности воспаления. Посев крови и гнойного отделяемого из свищей или абсцессов позволяет выделить возбудителя и определить его чувствительность к антибиотикам.
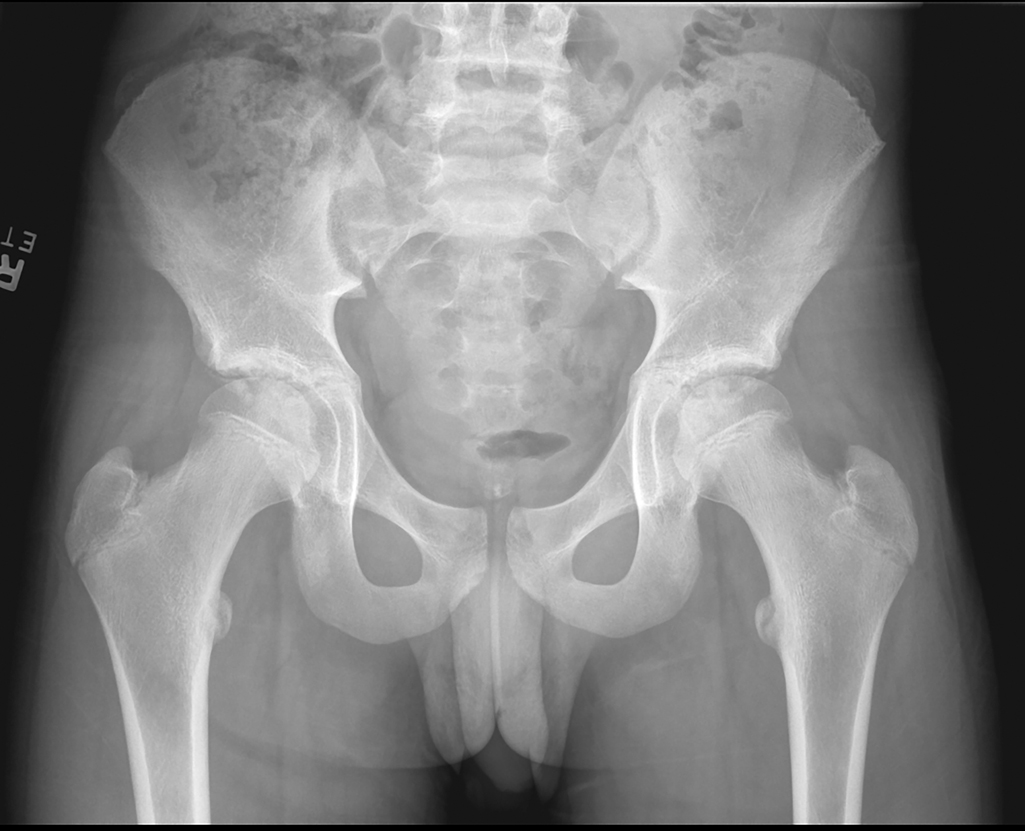 Рентгенография бедренной кости выявляет изменения только на поздних стадиях — очаги остеолиза, периостальную реакцию и секвестры и направлена на выявление прямых признаков деструктивного воспалительного процесса, затрагивающего метафизарные и эпифизарные отделы бедренной кости. Исследование проводится в прямой и боковой проекциях в режиме прицельной рентгенографии с фокусом на верхнюю треть бедренной кости.
Рентгенография бедренной кости выявляет изменения только на поздних стадиях — очаги остеолиза, периостальную реакцию и секвестры и направлена на выявление прямых признаков деструктивного воспалительного процесса, затрагивающего метафизарные и эпифизарные отделы бедренной кости. Исследование проводится в прямой и боковой проекциях в режиме прицельной рентгенографии с фокусом на верхнюю треть бедренной кости.
Рентген выявляет следующие анатомические признаки:
Остеомиелит проксимального эпифиза бедренной кости:
- Очаговая остеолизация в области шейки, головки или вертелов с нечёткими размытыми краями.
- Периостальная реакция в виде наслоений по наружной поверхности шейки или вертелов.
- Формирование секвестров в виде изолированных плотных участков на фоне деструкции.
- Субхондральная деструкция с вовлечением суставной поверхности головки бедра.
- Нарушение конфигурации вертелов за счёт остеосклероза и деформации.
- Сужение тазобедренной суставной щели на фоне артропатии.
- Разрушение кортикального слоя шейки бедра с прерывистостью и утратой гладкости.
- Деформация проксимального отдела и асимметрия в сравнении с противоположной стороной.
- Плотный склеротический вал при хроническом течении с секвестральной полостью.
- Широкая мягкотканная тень в проекции бедра с признаками воспалительного инфильтрата.
Остеомиелит диафиза бедренной кости:
- Продольные зоны остеолиза с неравномерной структурой костной ткани.
- Толстая многослойная периостальная реакция вдоль тела кости.
- Уплотнение костной ткани с чередованием участков деструкции и склероза.
- Поперечное разрушение кортикального слоя с образованием свищевых каналов.
- Сужение внутрикостного канала в результате склеротических изменений.
- Деформация оси бедренной кости при массивных воспалительных изменениях.
- Наличие секвестров в виде плотных фрагментов на фоне редуцированной костной массы.
- Нарушение плотности по ходу шероховатой линии — признак вовлечения мест прикрепления мышц.
- Расширение прилегающей мягкотканной тени бедра с возможными кальцификатами.
- При хроническом процессе — формирование костного стержня с неправильными очертаниями (инволютивный тип).
Остеомиелит дистального эпифиза бедренной кости:
- Остеолиз медиального или латерального мыщелков с нарушением их контура.
- Фрагментация эпифиза с образованием секвестров.
- Деструкция межмыщелковой ямки, нарушающая целостность суставной платформы.
- Периостальная реакция в области надмыщелков и прилегающего метафиза.
- Расширение и уплотнение мягкотканной тени в зоне коленного сустава.
- Сужение и деформация коленного суставного пространства.
- Разрушение кортикального слоя мыщелков с формированием неравномерных очагов просветления.
- Признаки остеоартропатии: остеофиты, субхондральный склероз, краевая эрозия.
- Асимметрия мыщелков и изменение их плотности при прогрессирующем воспалении.
- Участки деструкции в зонах прикрепления крестообразных и коллатеральных связок.
Рентгенографическое исследование позволяет детально визуализировать следующие диагностические параметры:
- Локализация и протяжённость очага воспаления с возможностью точной оценки поражённых анатомических отделов кости.
- Форма и степень разрушения кортикального слоя, включая наличие прорыва наружного костного контура и формирования свищевого хода.
- Характер субпериостальных изменений, таких как наслоения, утолщение и отслоение надкостницы, позволяющих оценить фазу процесса.
- Наличие секвестра и его положение внутри зоны деструкции, а также объём реактивного остеосклероза в окружающей ткани.
- Степень вовлечения костномозгового пространства с визуализацией склерозированных участков и расширением канала.
Рентгенологическое обследование имеет ряд ограничений, и с его помощью не всегда удаётся точно визуализировать следующие аспекты:
- Начальные стадии воспалительного процесса без выраженного остеолиза могут протекать без рентгенологических изменений.
- Глубина поражения костномозгового пространства и степень васкулярной реакции в очаге воспаления недоступны для оценки при рентгенографии.
- Ранние изменения в окружающих мягких тканях, включая инфильтрацию и отёк, не визуализируются на стандартных рентгенограммах.
- Переход воспаления на тазобедренный сустав с формированием артрита не всегда выявляется на раннем этапе без дополнительных проекций.
- Присутствует лучевая нагрузка: при выполнении рентгенографии проксимального отдела бедренной кости в прямой и боковой проекциях с применением прицельной съёмки поражённого сегмента суммарная эффективная доза составляет от 0,4 до 0,8 мЗв.
Компьютерная томография костей бедра позволяет детально оценить костные структуры, выявить абсцессы и полости. Магнитно-резонансная томография является наиболее информативным методом, так как позволяет обнаружить воспаление на ранних стадиях, оценить распространённость процесса в костном мозге и мягких тканях. В сложных случаях выполняется радиоизотопное сканирование для выявления активных очагов воспаления. При необходимости проводится биопсия костной ткани с гистологическим и микробиологическим исследованием, что особенно важно для дифференциальной диагностики с опухолевыми процессами.
Диагностикой и лечением остеомиелита бедренной кости занимаются врачи разных специальностей. Первичное выявление чаще всего осуществляется травматологом-ортопедом, так как именно к нему обращаются пациенты с жалобами на боль в бедре и нарушением движений. Инфекционист подключается для подбора антибактериальной терапии и контроля общего инфекционного процесса. При осложнённом течении и необходимости хирургического вмешательства ведение пациента осуществляется травматологом-ортопедом или хирургом. При подозрении на туберкулёзную природу процесса к лечению привлекается фтизиатр. Радиологи обеспечивают инструментальную диагностику, а реабилитологи участвуют в восстановлении функции конечности после стабилизации процесса.
Современные способы лечения
Современные протоколы лечения остеомиелита бедренной кости включают сочетание антибактериальной терапии, хирургических методов и комплексной реабилитации. Тактика зависит от формы заболевания, тяжести процесса, наличия осложнений и состояния пациента.
Консервативное лечение является основой терапии, особенно на ранних стадиях или при отсутствии выраженных деструктивных изменений. Оно включает длительное применение антибактериальных препаратов. Первоначально назначаются антибиотики широкого спектра действия — цефалоспорины III–IV поколения, карбапенемы, ванкомицин или линезолид. После получения данных посева и антибиотикограммы терапия корректируется с учётом чувствительности возбудителя. Продолжительность антибактериального курса составляет не менее 6–8 недель, при хронических формах может продлеваться до нескольких месяцев. При туберкулёзной этиологии назначается специфическая противотуберкулёзная терапия с использованием изониазида, рифампицина, этамбутола и пиразинамида в течение 9–12 месяцев.
Параллельно проводится симптоматическая и поддерживающая терапия. Для снижения боли и воспаления назначаются нестероидные противовоспалительные препараты и анальгетики. При выраженной интоксикации используются дезинтоксикационные средства и инфузионная терапия. Иммобилизация конечности при помощи ортезов или гипсовых повязок позволяет снизить нагрузку на поражённую область и ограничить распространение инфекции.
Хирургическое лечение применяется при наличии секвестров, абсцессов, свищевых ходов, обширной деструкции костной ткани, неэффективности консервативной терапии или развитии осложнений. Основными методами являются некрэктомия с удалением нежизнеспособных тканей, секвестрэктомия, дренирование и санация гнойных полостей. При необходимости выполняется костная пластика или применение методик для стимуляции регенерации костной ткани (аутотрансплантаты, аллотрансплантаты, остеопластические материалы). В тяжёлых случаях проводится резекция поражённого участка бедра с последующей реконструкцией или эндопротезированием.
Реабилитация пациента включает физиотерапевтические процедуры, лечебную физкультуру, постепенную нагрузку на конечность, витаминотерапию и контроль за регенерацией кости. При хроническом течении требуется длительное наблюдение у ортопеда и инфекциониста, регулярное проведение инструментальных исследований и контроль лабораторных показателей воспаления.
Прогноз при своевременной диагностике и правильной терапии благоприятный, однако при запоздалом лечении высок риск хронизации процесса, формирования свищей, укорочения конечности, патологических переломов и инвалидизации пациента.
Список научной литературы:
-
Хирургическое лечение остеомиелита : монография / Г. Д. Никитин [и др.]. - СПб. : Рус. графика, 2000. - 287 с.
-
Трубников В.Ф. Травматология и ортопедия / В.Ф. Трубников- Киев: «Вища школа», 1986. - 592 с.
-
Ткаченко С.С. Огнестрельные диафизарные переломы костей / С.С. Ткаченко // Ортопедия, травматология и протезирование. - 1981. - № 3. - С. 5-10.
Остеомиелит шейки бедренной кости представляет собой инфекционно-воспалительное заболевание, при котором происходит деструкция костной ткани в области шейки бедра вследствие проникновения патогенных микроорганизмов.
Остеомиелит шейки бедренной кости представляет собой инфекционно-воспалительное заболевание, при котором происходит деструкция костной ткани в области шейки бедра вследствие проникновения патогенных микроорганизмов.
Что надо сделать для ранней диагностики ушиба бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу и сделать КТ бедренной кости. После первичного приема врач может назначить дополнительные обследования: МРТ тазобедренного сустава.
Что надо сделать для ранней диагностики ушиба бедра? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу и сделать КТ бедренной кости. После первичного приема врач может назначить дополнительные обследования: МРТ тазобедренного сустава.
Что надо сделать для ранней диагностики остеоартроза тазобедренных суставов? Пациенту, в первую очередь, необходимо записаться на консультацию к ортопеду и сделать МРТ тазобедренного сустава.
Что надо сделать для ранней диагностики остеоартроза тазобедренных суставов? Пациенту, в первую очередь, необходимо записаться на консультацию к ортопеду и сделать МРТ тазобедренного сустава.
 Общегородской центр
Общегородской центр