Метастазы в печени - это опухоль, которая распространилась на печень из-за новообразования, начавшегося в другом месте организма. Его также называют вторичным раком печени. Первичный рак возникает в печени и чаще всего поражает пациентов с факторами риска, такими как цирроз с гепатитом. В большинстве случаев рак печени является вторичным или метастатическим. Раковые клетки, обнаруженные в метастатической опухоли печени, не являются клетками печени. Это злокачественные клетки из той части тела, где начался первичный рак . Другие названия этого состояния включают:
- Метастазы печени
- IV стадия или прогрессирующий рак.
Симптомы метастазов печени
Печень - самый большой жизненно важный орган. Она разделена на 2 доли и расположена под правой части грудной клеткой. Функция печени включает в себя:
- Очищение крови от токсинов
- Производство желчи, которая помогает в переваривании жиров
- Создание многих типов белков, используемых во всем организме для регенерации топлива и клеток
- Создание ферментов, которые запускают и участвуют в многочисленных метаболических функциях организма
- Хранение гликогена, который организм использует для получения энергии.
На ранних стадиях метастазов в печень симптомы могут отсутствовать. На более поздних стадиях рак вызывает отек печени или нарушает нормальный отток крови и желчи. Когда это происходит, появляются следующие признаки:
- Потеря аппетита
- Моча темного цвета
- Вздутие живота
- Желтуха
- Боль в правом плече
- Боль в правой верхней части живота
- Тошнота и рвота
- Пот и жар
- Увеличенная печень.
Какой врач диагностирует и лечит метастазы печени
Важно немедленно обратиться к гепатологу, если есть любой из описанных симптомов:
- Постоянная рвота, более 2-х раз в день в течение 1 дня
- Кровь в рвотных массах
- Внезапная потеря веса
- Черный стул
- Затрудненное глотание
- Новые отеки ног или живота
- Желтуха.
В онколечение могут быть вовлечены следующие специалисты:
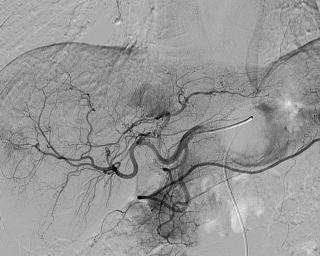
- Хирург-гепатолог или гепатобилиарный хирург определяет резектабельность очагов и допустимый объём удаления с учётом будущего остаточного объёма печени, выбирает анатомический или паренхимосберегающий вариант и заранее планирует сосудистый и билиарный контроль. Во время вмешательства выполняются интраоперационная ультразвуковая ревизия печени, разметка линий рассечения по отношению к печёночным венам и портальным ветвям, контроль герметичности желчных ходов и управляемый гемостаз, поскольку билиарный затёк и кровотечение остаются главными причинами повторных вмешательств и задержки лекарственного этапа.
- Хирург-онколог абдоминального профиля участвует при синхронной операции на первичной опухоли и печени, при выраженном спаечном процессе после перенесённых вмешательств и при комбинированных резекциях соседних структур. Подключение повышает безопасность мобилизации желудка, двенадцатиперстной кишки, ободочной кишки и большого сальника, поскольку травма полого органа и внутрибрюшная инфекция быстро переводят течение в затяжной сценарий и ограничивают сроки начала системной терапии.
- Колоректальный хирург вовлекается при метастазах колоректального происхождения, согласует последовательность этапов при синхронном подходе и оценивает риск контаминации при резекции кишки. Участие важно для выбора безопасного варианта анастомоза и решения вопроса о стоме, поскольку несостоятельность кишечного шва на фоне одновременной резекции печени резко повышает риск сепсиса и удлиняет восстановление.
- Сосудистый хирург требуется при расположении очага у крупных печёночных вен, нижней полой вены и воротных структур и при вероятности сосудистой пластики. Специалист обеспечивает тактику временной окклюзии, ушивание дефектов и реконструкцию венозного оттока, поскольку венозная обструкция остаточной печени приводит к застойному повреждению паренхимы и повышает риск печёночной недостаточности.
- Интервенционный радиолог подключается при подготовке будущей остаточной доли за счёт манипуляций с портальным кровотоком и при послеоперационных осложнениях, требующих пункционного дренирования. Участие критично при недостаточном прогнозируемом объёме остаточной печени и при формировании абсцесса или биломы, поскольку малоинвазивная коррекция позволяет избежать повторной лапаротомии и быстрее вернуться к системной терапии.
- Анестезиолог-реаниматолог формирует стратегию анестезии и мониторинга при риске кровопотери, длительной паренхиматозной диссекции и возможной сосудистой окклюзии, учитывает исходное состояние печени и почек, электролитные отклонения и нутритивный резерв. В ранние сутки обеспечиваются стабильная гемодинамика, аналгезия и дыхательная поддержка, поскольку гиповентиляция, гипотермия и недооценка кровопотери ухудшают регенерацию печени и повышают риск осложнений.
- Трансфузиолог обеспечивает готовность компонентов крови и факторов коагуляции, определяет пороги коррекции анемии и коагулопатии и помогает управлять массивной кровопотерей при расширенных резекциях. Поддержка особенно значима при химиотерапевтической тромбоцитопении и длительном сосудистом этапе, поскольку коагулопатия после резекции печени развивается быстро и усложняет гемостаз.
- Патоморфолог подтверждает метастатическую природу очагов, оценивает статус краёв резекции, степень ответа на предоперационную терапию и признаки сосудистой инвазии. Морфологическое заключение влияет на выбор адъювантной тактики и прогноз, поскольку позитивный край и слабый ответ на предоперационное лечение повышают риск раннего внутрипечёночного рецидива.
- Рентгенолог сопоставляет предоперационную карту очагов с сосудистой анатомией и помогает отличить послеоперационные изменения от осложнений по данным контрольной визуализации. Вклад критичен при лихорадке, нарастании боли и ухудшении лабораторных показателей, поскольку раннее выявление гематомы, биломы или абсцесса ускоряет коррекцию и снижает риск генерализации инфекции.
- Клинический онколог-химиотерапевт определяет необходимость предоперационных курсов, выбирает адъювантную программу после резекции и увязывает сроки системного этапа с восстановлением функции печени. В динамике выполняется коррекция сопроводительной терапии и критериев возобновления лечения, поскольку затяжная пауза после операции снижает эффективность общей стратегии контроля заболевания.
- Гепатолог подключается при стеатогепатите, выраженном фиброзе, холестазе и вирусных гепатитах, помогает оценить функциональный резерв и снизить риск печёночной недостаточности. Участие важно для коррекции питания, контроля билирубина и профилактики декомпенсации, поскольку операционная травма и предшествующая системная терапия усиливают нагрузку на паренхиму печени.
- Специалист паллиативной помощи и лечения боли участвует при выраженном болевом синдроме, астении и снижении функционального статуса, особенно при множественных очагах и костных метастазах. Подбор анальгезии и профилактика побочных эффектов повышают подвижность и уменьшают риск тромбозов, поскольку ограничение активности после операции ухудшает дыхание и кишечную моторику.
Причины метастазного рака в печени
Риск распространения рака или метастазирования в печень зависит от локализации первоначального рака. Первичные раковые опухоли, которые с наибольшей вероятностью могут распространиться на печень:
- Молочная железа
- Толстая кишка
- Прямая кишка
- Почка
- Пищевод
- Легкие
- Яичники
- Матка
- Поджелудочная железа
- Желудок.
Даже если первичный рак удален, метастазы в печени могут появиться спустя годы. Если был рак, важно знать признаки метастазирования печени и регулярно проходить УЗИ печени или МРТ печени на предмет онкопоиска.
Как появляются метастазы в печени
Процесс метастазирования состоит из 6 этапов:
- Местная инвазия. Раковые клетки перемещаются из основного очага в близлежащие здоровые ткани
- Интраваскуляризация. Раковые клетки перемещаются через стенки близлежащих лимфатических и кровеносных сосудов
- Циркуляция. Раковые клетки мигрируют через лимфатическую систему и кровоток в другие части тела
- Экстравазация. Раковые клетки прекращают движение, когда достигают отдаленного места. Затем они перемещаются через стенки капилляров и вторгаются в близлежащие ткани
- Пролиферация. Раковые клетки растут в отдаленном месте и создают небольшие опухоли, называемые микрометастазами
- Ангиогенез. Микрометастазы стимулируют создание новых кровеносных сосудов, которые поставляют питательные вещества и кислород, необходимые для роста опухоли.
Диагностика метастаз в печени - обследования и тесты
Для подтверждения наличия метастаз в печени потребуются различные виды анализов. К ним относятся:
- Клиническая оценка перед вмешательством включает функциональный статус, массу тела, выраженность слабости, признаки холестаза, температуру, нутритивный резерв и тромботический риск, дополнительно уточняются переносимость предшествующей системной терапии и осложнения со стороны желудочно-кишечного тракта. Данный этап определяет допустимый объём резекции и объём периоперационного сопровождения, поскольку саркопения, гипоальбуминемия и дегидратация повышают риск печёночной дисфункции и инфекционных осложнений.
- Компьютерная томография органов грудной клетки с контрастированием, компьютерная томография брюшной полости с контрастированием и компьютерная томография малого таза с контрастированиемформирует карту распространённости, уточняет число очагов, их отношение к сосудистым структурам и наличие внепечёночного поражения. Результаты томографии определяют цель операции и объём вмешательства, поскольку прогрессирование вне печени меняет приоритет в пользу системной тактики или локального контроля отдельных зон.
- Магнитно-резонансная томография печени с контрастированием уточняет мелкие очаги, топику относительно печёночных вен и портальных ветвей и помогает отличить метастаз от доброкачественных находок при спорной КТ-картине. Данные МРТ влияют на выбор паренхимосберегающего или анатомического объёма, поскольку пропуск малых очагов снижает радикальность, а гипердиагностика приводит к избыточной потере паренхимы.
- Позитронно-эмиссионная томография, совмещённая с компьютерной томографией, по клиническим показаниям уточняет внепечёночные очаги и активность спорных находок при неоднозначной картине стандартной визуализации. Методика важна при планировании двухэтапной стратегии и при сомнениях в целесообразности радикальной резекции, поскольку скрытое системное распространение снижает ожидаемую пользу обширного вмешательства.
- Ультразвуковая допплерография портальной системы и печёночных вен по клинической задаче уточняет проходимость сосудов, выраженность портальной гипертензии и особенности кровотока при планировании сосудистого этапа. Данные допплерографии снижают риск венозного застоя остаточной печени, поскольку нарушение оттока после резекции ускоряет развитие печёночной недостаточности.
- Объёмная оценка будущей остаточной печени по данным КТ или МРТ с расчётом доли функциональной паренхимы используется при планировании гемигепатэктомии и расширенных резекций. Оценка определяет необходимость подготовки остаточной доли за счёт манипуляций с портальным кровотоком или переход к паренхимосберегающему подходу, поскольку недостаточный объём будущей остаточной печени является главным ограничением радикальности.
- Функциональные тесты печени по клинической необходимости дополняют объёмную оценку, особенно при стеатогепатите, фиброзе и после длительной системной терапии, когда объём не равен функции. Данный блок уточняет риск послеоперационной дисфункции, поскольку токсическое повреждение паренхимы снижает резерв даже при приемлемом объёме.
- Эндоскопическая оценка первичного очага и анастомозов по клинической задаче используется при колоректальном происхождении метастазов, особенно при планировании синхронной операции. Исследование снижает риск контаминации и осложнений со стороны кишки, поскольку непроходимость и активное воспаление требуют иной хирургической последовательности.
- Оценка венозного тромботического риска дополняется ультразвуковым исследованием вен нижних конечностей при отёках, боли в икре и высокой тромботической нагрузке. Подтверждение тромбоза меняет тактику антикоагулянтной поддержки и сроки вмешательства, поскольку сочетание активного тромбоза и большой операции повышает риск тромбоэмболии.
- Анализы крови выделяются отдельным блоком, до операции и в раннем послеоперационном периоде контролируются гемоглобин, лейкоцитарная формула, тромбоциты, креатинин, электролиты, билирубин, печёночные ферменты, альбумин и показатели свёртывания. Лабораторная динамика поддерживает решения по гемостазу, оценке регенерации печени и безопасности возобновления системной терапии, поскольку коагулопатия, холестаз и почечная дисфункция относятся к ранним маркёрам осложнений.
Если рак распространился на печень, то, скорее всего, это стадия IV. При стадировании раку присваивается номер - от 1 до 4. Стадирование варьируется от локализации опухоли до системных метастазов в кровоток, лимфатическую систему и другие органы.
Лечатся ли метастазы печени
В настоящее время для лечения рака, метастазировавшего в печень, используется несколько вариантов терапии. В большинстве случаев лечение будет паллиативным. Это означает, что оно направлено на борьбу с симптомами рака, но вряд ли приведет к излечению. Как правило, выбор метода лечения зависит от:
- Возраста и общего состояния здоровья онкопациента
- Размера, расположения и количества метастатических опухолей
- Месторасположения и типа первичного рака
- Видов лечения рака, которые пациент проходил в прошлом.
Системная терапия рака лечит весь организм через кровоток. К таким методам лечения относятся:
- Химиотерапия
Химиотерапия - это вид лечения, при котором используются препараты, убивающие раковые клетки. Она направлена на клетки, которые быстро растут и размножаются, включая некоторые здоровые клетки.
- Терапия модификаторами биологического ответа
Терапия модификаторами биологического ответа - это лечение, в котором используются антитела, факторы роста и вакцины для укрепления или восстановления иммунной системы. Она помогает иммунной системе бороться с раком. Терапия не имеет обычных побочных эффектов, присущих другим методам лечения рака, и в большинстве случаев хорошо переносится.
- Таргетная терапия
Таргетная терапия также убивает раковые клетки, но она более точная. В отличие от химиотерапевтических препаратов, таргетная терапия различает раковые и здоровые клетки. Эти препараты убивают раковые клетки и оставляет здоровые нетронутыми. Побочные эффекты включают слабость и диарею.
- Гормональная терапия
Гормональная терапия замедляет или останавливает развитие некоторых типов опухолей, рост которых зависит от гормонов, таких как рак молочной железы и простаты.
- Локализованная терапия
Локализованная терапия направлена только на опухолевые клетки и близлежащие ткани. Их можно использовать, когда опухоли печени имеют небольшой размер и количество.
- Лучевая терапия
При этой терапии онколог использует высокоэнергетическое излучение для уничтожения раковых клеток и уменьшения размеров опухоли. Оно может исходить от:
- Лучевых аппаратов, например, внешнего пучка излучения
- Радиоактивных материалов, помещенных в организм вблизи раковых клеток, что называется внутренним облучением
- Радиоактивные вещества, проходящие через кровоток.
- Радиочастотная абляция
Радиочастотная абляция обычно используется для лечения первичного рака печени и может применяться для лечения метастазов печени. Это процедура, при которой используются высокочастотные электрические токи для создания тепла, разрушающего раковые клетки.
Хирургическое удаление возможно при небольшом количестве опухолей, которые поражают лишь небольшой участок печени.
Операция по удалению метастазов печени
Операция представляет удаление метастатических очагов резекцией части паренхимы печени с сохранением достаточного объёма функционирующей ткани, при множественных поражениях допустимо сочетание резекции и локальных термических методов. Главная цель связана с достижением отрицательных краёв и сохранением функции печени для последующего лечения и наблюдения.
Виды протоколов:
- Анатомическая резекция по сегментам и секторам печени при ограниченном поражении применяется, когда метастазы расположены в пределах одного сосудисто-жёлчного бассейна и отрицательный край достижим без чрезмерной потери паренхимы. Тактика основывается на выделении и контроле портальных ветвей и печёночных вен соответствующего сегмента с управляемым притоком и оттоком, что снижает риск кровотечения и уменьшает вероятность ишемии остаточной ткани. Клиническая цель связана с предсказуемым удалением очага вместе с возможным микроскопическим распространением по портальным структурам, поскольку анатомический принцип нередко обеспечивает более устойчивый локальный контроль при крупных очагах. Ограничивающими факторами становятся малый будущий объём остаточной печени и выраженный фиброз либо стеатогепатит, поскольку риск послеоперационной печёночной недостаточности возрастает при недостаточном функциональном резерве.
- Клиновидная резекция с паренхимосберегающим подходом выбирается при множественных метастазах, когда приоритетом остаётся сохранение максимального объёма функционирующей ткани для безопасного завершения лечения и потенциальных повторных вмешательств при рецидиве. Удаление очагов выполняется под интраоперационной ультразвуковой навигацией с контролем линии резекции в ткани печени и тщательным гемостазом для снижения кровопотери и билиарных затёков. Клиническая задача заключается в обеспечении отрицательного края при минимальной потере паренхимы, поскольку многосегментарные анатомические резекции нередко приводят к дефициту остаточной печени. Ограничивающими факторами становятся глубокие очаги рядом с магистральными сосудами и печёночными венами, поскольку риск повреждения крупных структур и выраженного кровотечения увеличивается.
- Правосторонняя или левосторонняя гемигепатэктомия рассматривается при массивном поражении доли, когда паренхимосберегающие варианты не обеспечивают радикальности и сохраняется высокий риск позитивного края. Операционный этап включает контроль притока и оттока доли с последовательной обработкой соответствующих ветвей воротной вены, печёночной артерии и печёночных вен, далее выполняется паренхиматозное разделение с защитой оставшихся желчных протоков и оценкой гемостаза по линии рассечения. Практическая цель заключается в удалении доли вместе с конгломератами и перифокальными микроскопическими зонами, поскольку попытки локального «выкраивания» крупных очагов нередко оставляют микрорезидуальную ткань. Ограничивающими факторами становятся малый будущий объём остаточной печени и предшествующая гепатотоксичная системная терапия, поскольку функциональная недостаточность после обширной резекции остаётся ключевым риском.
- Расширенная гемигепатэктомия с вовлечением соседних сегментов применяется, когда метастазы выходят за границы доли и безопасный край достижим только при увеличении объёма удаления. Вмешательство требует точного контроля центральных сосудисто-жёлчных структур и оценки перфузии оставшихся сегментов с обязательной интраоперационной ультразвуковой навигацией и проверкой желчных ходов по клинической задаче. Клиническая цель связана с достижением R0 при минимизации риска билиарной ишемии, поскольку пересечение протоков и сосудов в воротах печени повышает вероятность стриктур и затёков. Ограничивающими факторами становятся сопутствующий цирроз, выраженная портальная гипертензия и низкий белковый резерв, поскольку переносимость расширенного объёма существенно ухудшается.
- Двухэтапная стратегия резекций при билобарном поражении применяется, когда одномоментное удаление всех очагов оставит недостаточный объём будущей остаточной печени. На первом этапе выполняются паренхимосберегающие резекции или абляция в будущей остаточной доле и создаются условия для её гипертрофии за счёт манипуляций с портальным кровотоком, затем после прироста объёма проводится второй этап с удалением оставшегося поражённого объёма. Практическая задача заключается в безопасном достижении полного удаления макроскопической болезни при сохранении функции печени, поскольку дефицит остаточной печени является основным ограничителем радикальности. Ограничивающими факторами становятся прогрессирование между этапами и недостаточная гипертрофия, поскольку несостоявшаяся подготовка остаточной доли делает второй этап опасным.
- Комбинированная резекция печени с локальными термическими методами в ходе одной операции рассматривается при множественных метастазах, когда часть очагов целесообразно удалить резекционно, а часть безопаснее устранить точечным воздействием без потери паренхимы. Тактика включает обязательную ультразвуковую ревизию печени с картированием очагов, выбор резекционных линий с сохранением перфузии сегментов и направленное термическое воздействие на небольшие глубоко расположенные очаги вдали от крупных желчных протоков. Клиническая цель связана с повышением полноты локального контроля при сохранении объёма печени, поскольку избыточные резекции ухудшают резерв и повышают риск печёночной недостаточности. Ограничивающими факторами становятся очаги вблизи ворот и крупных желчных протоков, поскольку термическое повреждение протока приводит к билиарным стриктурам и затёкам.
- Резекция печени с сосудистой реконструкцией применяется при прилежании метастаза к крупным печёночным венам, нижней полой вене или портальным ветвям, когда отделение без компрометации края недостижимо. Вмешательство предусматривает контроль кровотока с временной окклюзией соответствующих сосудов, удаление участка сосудистой стенки по показаниям и восстановление просвета швом или пластикой. Практическая задача заключается в достижении отрицательного края при сохранении венозного оттока от остаточной печени, поскольку венозная обструкция приводит к застойному повреждению паренхимы. Ограничивающими факторами становятся высокий риск кровопотери и длительность ишемии, поскольку сочетание данных условий повышает вероятность печёночной дисфункции и нарушений коагуляции.
- Резекция печени с реконструкцией желчных путей применяется при метастазах у ворот печени и при вовлечении внутрипечёночных протоков, когда без удаления поражённого участка протока радикальность недостижима. Тактика предусматривает точную идентификацию протоков, удаление поражённого сегмента и формирование билиодигестивного анастомоза по показаниям с профилактикой натяжения и проверкой герметичности. Клиническая цель связана с предотвращением билиарной персистенции и последующих холангитов, поскольку неполное удаление и стриктуры быстро приводят к инфекционным осложнениям. Ограничивающими факторами становятся тонкие протоки, выраженный воспалительный фон и низкий белковый резерв, поскольку риск несостоятельности билиарного анастомоза и билиарного затёка повышается.
- Синхронная операция при первичной опухоли и метастазах печени рассматривается при ограниченном объёме печёночного этапа и стабильном соматическом резерве, когда одномоментное вмешательство не повышает неприемлемо риск осложнений. Тактика основывается на выборе последовательности этапов с минимизацией контаминации и длительности операции, приоритетом остаются управляемый гемостаз и сохранение функции печени. Практическая цель связана с сокращением общего времени лечения и более быстрым переходом к системной терапии, поскольку длительные паузы между этапами нередко приводят к прогрессированию. Ограничивающими факторами становятся обширная резекция печени, непроходимость первичной опухоли и риск септических осложнений, поскольку сочетание данных условий повышает вероятность несостоятельности и тяжёлой инфекции.
- Повторная резекция печени при внутрипечёночном рецидиве рассматривается при сохранённом функциональном резерве и при очагах, доступных для радикального удаления, когда ожидание эффекта системной терапии недостаточно по скорости контроля. Планирование выстраивается по паренхимосберегающей логике с учётом ранее выполненных резекций, рубцовых изменений и изменённых путей кровоснабжения, обязательной частью остаётся интраоперационная ультразвуковая ревизия для поиска мелких очагов. Клиническая цель связана с продлением контроля заболевания и отсрочкой смены лекарственных линий, поскольку локальное устранение ограниченного рецидива способно давать длительный выигрыш. Ограничивающими факторами становятся множественные билобарные очаги и прогрессирование вне печени, поскольку повторное вмешательство при системном характере болезни редко даёт сопоставимую пользу.
Помощь онкобольным
Оценка функционального резерва печени до вмешательства и профилактика послеоперационной печёночной недостаточности основываются на анализе объёма будущей остаточной печени, признаков стеатогепатита и холестаза и коррекции дефицита белка и анемии. Подход включает белково-энергетическую поддержку, исключение алкоголя, пересмотр гепатотоксичных препаратов и планирование объёма резекции с приоритетом сохранения паренхимы, при сомнительном резерве рассматриваются этапность и подготовка остаточной доли. Усиление сопровождения требуется при желтухе, выраженной слабости и снижении альбумина, поскольку риск печёночной дисфункции после операции в подобных условиях возрастает кратно.
Профилактика кровотечения и контроль коагуляции после резекций печени требуют ранней оценки пульса, артериального давления, нарастания боли и объёма отделяемого по дренажам при наличии, поскольку кровотечение в подпечёночном пространстве способно развиваться скрыто. Алгоритм включает щадящий режим, коррекцию коагулопатии по лабораторной динамике и раннюю визуализацию при подозрении на гематому. Резкая слабость, головокружение, нарастающая тахикардия, быстрое увеличение кровянистого отделяемого и падение давления требуют немедленной очной оценки, поскольку задержка коррекции повышает риск геморрагического шока.
Профилактика билиарного затёка и ведение желчных осложнений после резекции печени опираются на контроль характера отделяемого, оценку окраски мочи и кожи и раннее распознавание боли в правом подреберье и лихорадки. Тактика включает поддержание проходимости дренажей при показаниях, коррекцию электролитов и раннее уточнение источника утечки по визуализации, поскольку билиарный затёк быстро инфицируется и переходит в абсцесс. Лихорадка 38,0 °C и выше, озноб, усиливающаяся боль и появление мутного зловонного отделяемого требуют срочного обращения, поскольку септические осложнения развиваются быстро.
Ведение дыхательных рисков и профилактика плеврального выпота после вмешательств на куполе печени основываются на ранней ходьбе, дыхательных упражнениях и адекватной аналгезии без выраженной сонливости, поскольку гиповентиляция и ателектазы повышают риск пневмонии. Контроль включает оценку одышки, сатурации и боли при вдохе, при нарастающей одышке и боли в груди требуется ускоренная диагностика плеврального выпота и исключение тромбоэмболии. Внезапная одышка, боль в груди и кровохарканье относятся к признакам, требующим экстренной оценки.
Профилактика кишечного пареза и раннее восстановление питания после абдоминального этапа основываются на поэтапном расширении питья и питания по переносимости и снижении доли опиоидных анальгетиков, поскольку парез усиливается воспалительным ответом и электролитными сдвигами. Подход включает контроль калия и магния, оценку газоотделения и объёма живота и раннюю коррекцию тошноты и рвоты. Прогрессирующее вздутие, повторная рвота и отсутствие газоотделения требуют ранней инструментальной проверки, поскольку механическая непроходимость и внутрибрюшное осложнение требуют иной тактики, чем функциональный парез.
Профилактика венозных тромбоэмболических осложнений после операций на печени опирается на компрессионные методы, раннюю активизацию и антикоагулянтную поддержку по индивидуальному риску после достижения надёжного гемостаза, поскольку сочетание онкологического процесса и большого вмешательства усиливает гиперкоагуляцию. Акцент включает достаточную гидратацию и полноценное дыхание на фоне адекватной аналгезии. Односторонний отёк ноги, боль в икре, внезапная одышка и боль в груди требуют экстренной диагностики, поскольку тромбоз и тромбоэмболия развиваются быстро.
Нутритивная поддержка и профилактика саркопении перед и после вмешательства повышают переносимость резекции и уменьшают частоту осложнений, поскольку печёночная регенерация требует достаточного белкового резерва. Меры включают высокобелковое дробное питание, специализированные смеси при снижении аппетита, контроль железодефицита и коррекцию дефицита витамина D по клинической задаче. Прогрессирующее снижение массы тела, стойкая анорексия и выраженная слабость требуют раннего усиления питания, поскольку восстановление после нутритивного срыва занимает недели.
Выживаемость при метастазах в печени
Почти во всех случаях, когда первичный рак распространился или метастазировал в печень, вылечиться невозможно. Однако современные методы лечения продлевают продолжительность жизни и облегчают симптомы. Относительный успех лечения зависит от локализации первичного рака и от того, насколько сильно он распространился на печень. Средняя продолжительность жизни варьируется от 2 до 3 лет.
Вопросы - ответы
Почему иногда выбирается двухэтапная стратегия?
Двухэтапный подход используется при билобарном поражении, когда одномоментное удаление всех очагов оставит недостаточный объём будущей остаточной печени. Подготовка остаточной доли за счёт изменения портального кровотока обеспечивает гипертрофию и рост функционального резерва, после чего становится безопаснее выполнить второй этап с удалением оставшейся опухолевой ткани.
Какие осложнения?
Температура 38,0 °C и выше, озноб, нарастающая боль в правом подреберье или в животе, повторная рвота, выраженная слабость с головокружением, быстро увеличивающийся живот, резкое уменьшение объёма мочи и активное кровянистое отделяемое по дренажу требуют немедленной очной оценки. Внезапная одышка, боль в груди, кровохарканье, односторонний отёк ноги и боль в икре требуют экстренного исключения тромбоза и тромбоэмболии.
Билиарный затёк проявляется усилением боли, лихорадкой, желчным характером отделяемого, ростом воспалительных показателей и формированием скопления жидкости, часто требующего дренирования. Печёночная недостаточность проявляется прогрессирующей слабостью, нарастанием желтухи, потемнением мочи, склонностью к кровоточивости и усилением отёков, поскольку снижается синтетическая функция печени и ухудшается коагуляционный профиль
Как строится восстановление дома?
Восстановление основывается на ранней ходьбе с постепенным увеличением активности, достаточном питьевом режиме, белковом питании и контроле боли без выраженной сонливости для поддержания дыхания и кишечной моторики. Наблюдение включает контрольную визуализацию в согласованные сроки и лабораторную оценку функции печени, при появлении желтухи, лихорадки, усиливающейся боли, выраженной слабости и снижения диуреза требуется ранний контакт с клиникой, поскольку осложнения после резекции печени развиваются быстро и лучше поддаются коррекции при раннем выявлении.
Ведущие врачи в СПб










Список научной литературы:
- Федоров В.Д. Диагностика и хирургическое лечение метастатических поражений печени // 50 лекций по хирургии. М., 2003. С. 194-198.
- Комов Д.В. Первичные и метастатические опухоли печени (клиника, диагностика и лечение) Автореферат дис. . д-ра мед.наук. М., 1984. 54 с.
- Вишневский В.А., Чжао A.B., Мухаммат М.Н. Хирургическая тактика при метастатическом поражении печени // Хирургия. 1998. №4. С. 57-61.
- Криохирургическое лечение метастатических поражений печени / A.A. Лобенко, B.C. Запорожченко, В.В. Мищенко и др. // 2001. - № 2. - С. 17-19.
- Розенгауз, Е.В. Лучевая диагностика метастатического поражения печени у больных колоректальной карциномой / Е.В. Розенгауз, К.В. Прозоровский // Вестн. рентгенологии и радиологии. — 1996. № 4. - С. 80.
Ангиосаркома печени - это редкий и агрессивный тип опухоли печени. Она может развиваться на слизистой оболочке любых кровеносных или лимфатических сосудов в лимфатической системе. Ангиосаркома чаще всего встречается в голове и шее, но может развиться в любом месте, включая печень.
Ангиосаркома печени - это редкий и агрессивный тип опухоли печени. Она может развиваться на слизистой оболочке любых кровеносных или лимфатических сосудов в лимфатической системе. Ангиосаркома чаще всего встречается в голове и шее, но может развиться в любом месте, включая печень.
Что надо сделать для ранней диагностики вторичного рака печени? Пациенту, в первую очередь, необходимо записаться на консультацию к гепатологу или онкологу После первичного приема врач может назначить дополнительные обследования: анализы крови ультразвуковое сканирование печени компьютерная томография печени МРТ брюшной полости ПЭТ-КТ сканирование.
Что надо сделать для ранней диагностики вторичного рака печени? Пациенту, в первую очередь, необходимо записаться на консультацию к гепатологу или онкологу После первичного приема врач может назначить дополнительные обследования: анализы крови ультразвуковое сканирование печени компьютерная томография печени МРТ брюшной полости ПЭТ-КТ сканирование.
Что надо сделать для ранней диагностики рака печени? Пациенту, в первую очередь, необходимо записаться на консультацию к гепатологу и сделать УЗИ печени. После первичного приема врач может назначить дополнительные обследования: Консультацию онколога МРТ брюшной полости с контрастом КТ брюшной полости с контрастом.
Что надо сделать для ранней диагностики рака печени? Пациенту, в первую очередь, необходимо записаться на консультацию к гепатологу и сделать УЗИ печени. После первичного приема врач может назначить дополнительные обследования: Консультацию онколога МРТ брюшной полости с контрастом КТ брюшной полости с контрастом.
 Общегородской центр
Общегородской центр