Остеомиелит рёбер представляет собой воспалительное заболевание костной ткани, обусловленное проникновением и размножением патогенных микроорганизмов в структуре рёберной кости, в результате чего развивается гнойно-некротический процесс, нарушающий архитектонику как компактного, так и губчатого вещества. Чаще всего остеомиелит носит вторичный характер и возникает вследствие гематогенного заноса возбудителя из отдалённых очагов инфекции, таких как фурункулы, абсцессы, остеомиелиты другой локализации, либо формируется на фоне контактного распространения микроорганизмов при плевральных или кожных гнойных процессах, особенно при их хроническом или осложнённом течении. Наиболее часто в этиологической структуре выявляется Staphylococcus aureus, включая метициллин-резистентные формы, а также стрептококки, анаэробы и, в отдельных случаях, микобактерии туберкулёза, особенно у пациентов с иммунодефицитом.
Патогенез
Развитие воспалительного процесса начинается с проникновения микроорганизмов в костный канал, где они провоцируют острое воспаление с участием нейтрофилов, макрофагов и провоспалительных медиаторов, в результате чего нарушается микроциркуляция, повышается внутрикостное давление и формируется ишемия остеоцитов. Прогрессирование процесса сопровождается образованием очагов некроза, секвестров и грануляционной ткани, которая отделяет нежизнеспособные участки кости от здоровых зон. При дальнейшем течении возможно вовлечение надкостницы, распространение воспаления на окружающие мягкие ткани и образование поднадкостничных абсцессов либо хронических свищевых ходов, которые представляют собой устойчивые пути оттока гнойного экссудата наружу.
Остеомиелит рёбер является патологией с высоким риском особенно при несвоевременной диагностике, наличии фоновых заболеваний, таких как сахарный диабет, иммунодефицитные состояния или хроническая бронхолёгочная инфекция, способствующих персистенции возбудителя и недостаточной регенерации костной ткани. Поскольку рёберная кость имеет ограниченное кровоснабжение и плотную структуру, инфекционный процесс в ней склонен к длительному существованию и трудноподдающейся санации. Механизм развития остеомиелита рёбер включает как прямое разрушение костной ткани под действием бактерий и их токсинов, так и вторичную ишемическую остеонекрозу, обусловленную нарушением кровотока, что делает заболевание клинически устойчивым и нередко требующим комплексного хирургического вмешательства.
Классификация по видам и степени
Классификация остеомиелита проводится с учётом этиологии, механизма инфицирования, клинического течения и степени поражения костной ткани. По происхождению остеомиелит рёбер подразделяется на гематогенный, посттравматический, контактный и специфический.
- Гематогенный остеомиелит развивается в результате заноса возбудителя с током крови из отдалённых гнойно-воспалительных очагов, чаще у пациентов с септическими состояниями или ослабленным иммунитетом.
- Посттравматический остеомиелит возникает после переломов рёбер, ранений грудной стенки или операций, сопровождающихся инфицированием костной ткани.
- Контактный остеомиелит развивается при распространении инфекции с прилежащих тканей — кожи, подкожной клетчатки, плевры, мягких тканей грудной стенки.
- Специфический остеомиелит обусловлен туберкулёзной, бруцеллёзной, сифилитической или грибковой инфекцией и отличается вялотекущим хроническим течением.
По клиническому течению остеомиелит рёбер классифицируется на острый, подострый и хронический:
- Острый процесс характеризуется быстрым развитием воспаления, болевым синдромом, локальной гиперемией, отёком и возможным формированием поднадкостничных абсцессов.
- Подострое течение сопровождается менее выраженной симптоматикой, постепенной деструкцией и возможной стабилизацией процесса.
- Хронический остеомиелит проявляется образованием свищей, секвестров, склерозом костной ткани и длительным рецидивирующим воспалением.
По морфологическому типу выделяют остеолитическую форму, при которой преобладает разрушение костной ткани; остеосклеротическую форму, при которой наблюдается реактивное уплотнение костных балок и гиперпластические изменения; а также смешанную форму, при которой одновременно присутствуют участки лизиса и склероза.
По степени тяжести остеомиелит рёбер делится на лёгкую, среднюю и тяжёлую степень:
- Лёгкая форма ограничена локальным воспалением без секвестрации и свищей, с минимальными функциональными нарушениями.
- Средняя степень сопровождается частичной деструкцией рёберной дуги, воспалением прилежащих тканей и ограничением движений грудной клетки.
- Тяжёлая степень характеризуется массивным остеонекрозом, образованием множественных свищей, выраженной деформацией грудной стенки и снижением респираторной подвижности с угрозой формирования хронической дыхательной недостаточности.
Признаки
Симптомы остеомиелита рёбер зависят от формы, стадии и активности воспалительного процесса, но в большинстве случаев они включают как локальные проявления со стороны грудной стенки, так и общие признаки инфекционно-воспалительного синдрома. Наиболее типичным симптомом является локализованная боль в области поражённого ребра, которая усиливается при дыхании, кашле, пальпации и движениях туловища. Боль может носить постоянный, ноющий или пульсирующий характер, часто иррадиирует в спину, плечо или эпигастральную область, что иногда затрудняет дифференциальную диагностику с заболеваниями внутренних органов.
В зоне воспаления нередко наблюдаются отёк, гиперемия и локальное повышение температуры кожных покровов. При пальпации определяется плотный, болезненный инфильтрат, а в случае формирования поднадкостничного абсцесса может ощущаться флюктуация. В подостром или хроническом течении характерно наличие свищевых ходов с гнойным отделяемым, уплотнение окружающих тканей, деформация рёберной дуги и ограничение подвижности грудной клетки на стороне поражения.
Системные проявления включают повышение температуры тела до фебрильных значений, озноб, слабость, повышенную утомляемость, потливость, снижение аппетита. В анализах крови обычно выявляется лейкоцитоз, увеличение скорости оседания эритроцитов и повышение уровня С-реактивного белка. При хроническом процессе системные признаки могут быть минимальными или отсутствовать вовсе, что затрудняет своевременную диагностику.
В случаях, когда воспаление распространяется на прилегающие структуры, могут развиваться осложнения, включая плеврит, эмпиему плевры, парарёберные абсцессы и флегмоны грудной стенки. У таких пациентов нарастают дыхательные расстройства, появляется одышка, ограничение экскурсии грудной клетки и симптомы общей интоксикации. Хронические формы остеомиелита рёбер могут приводить к деформациям грудной стенки, нарушению биомеханики дыхания и образованию стойких свищей, что сопровождается длительным гнойным отделением и выраженным снижением качества жизни.
Диагностика
Диагностикой и лечением остеомиелита рёбер занимается преимущественно врач-хирург, в зависимости от клинической ситуации — торакальный хирург или хирург общей практики. При участии лёгочной ткани и плевры подключается пульмонолог, при специфической этиологии — фтизиатр, а при подозрении на системную инфекцию — инфекционист. В сложных или хронических случаях возможна мультидисциплинарная команда с участием клинического микробиолога и ревматолога.
Протокол диагностики остеомиелита рёбер начинается с тщательного сбора анамнеза, в том числе с уточнением предшествующих травм, хирургических вмешательств, хронических гнойных очагов, иммуносупрессивных состояний или туберкулёзной инфекции. Клинический осмотр включает пальпацию грудной стенки, выявление локальной болезненности, инфильтратов, отёка, свищевых ходов и признаков ограниченной подвижности грудной клетки на стороне поражения.
Лабораторное обследование начинается с общего анализа крови, где выявляется лейкоцитоз, нейтрофильный сдвиг, повышение СОЭ и С-реактивного белка. При системной воспалительной реакции может быть повышен уровень прокальцитонина. При наличии отделяемого из свища или абсцесса выполняется бактериологический посев с определением чувствительности возбудителя к антибиотикам. При подозрении на туберкулёз — исследование методом ПЦР, культуральный посев на Mycobacterium tuberculosis и диаскин-тест.
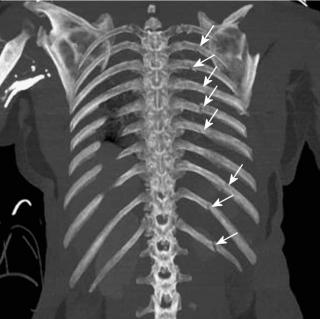
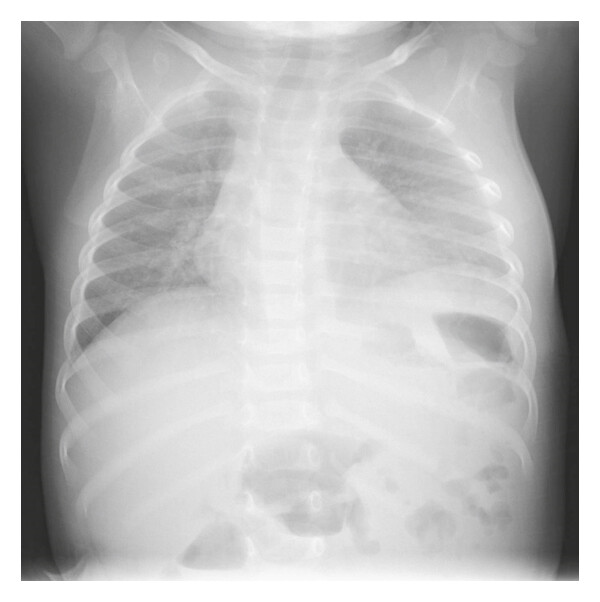 Инструментальные методы диагностики включают рентгенографию грудной клетки, однако на ранних стадиях костные изменения могут быть минимальными или отсутствовать. Рентгенологическая диагностика остеомиелита рёбер направлена на выявление прямых признаков воспалительно-некротического процесса в плоских костях грудной стенки, включая деструкцию кортикального слоя и перестройку губчатого вещества. Исследование проводится в прямой и косых проекциях в режиме обзорной рентгенографии с прицельной съёмкой поражённого сегмента грудной клетки.
Инструментальные методы диагностики включают рентгенографию грудной клетки, однако на ранних стадиях костные изменения могут быть минимальными или отсутствовать. Рентгенологическая диагностика остеомиелита рёбер направлена на выявление прямых признаков воспалительно-некротического процесса в плоских костях грудной стенки, включая деструкцию кортикального слоя и перестройку губчатого вещества. Исследование проводится в прямой и косых проекциях в режиме обзорной рентгенографии с прицельной съёмкой поражённого сегмента грудной клетки.
Рентген выявляет следующие анатомические признаки:
- В прямой проекции визуализируется участок остеопороза в теле ребра с нарушением обычного трабекулярного рисунка, размытыми контурами и снижением плотности в зоне предполагаемого воспаления.
- В косой проекции определяется прерывистость наружного кортикального слоя с деформацией изгиба ребра и признаками периостального наслоения, образующего неравномерную теневую полосу вдоль диафиза.
- На прицельной рентгенограмме отмечается наличие секвестра — отдельного фрагмента плотной костной ткани внутри зоны остеолиза, окружённой зоной склерозирования и возможного периостального отслоения.
Рентгенографическое исследование позволяет детально визуализировать следующие диагностические параметры остеомиелита рёбер:
- Протяжённость и локализация зоны остеодеструкции, включая вовлечение диафизарной и паракостальной части ребра.
- Форма, размеры и плотность секвестра, позволяющие отличить зону некроза от реактивных костных изменений.
- Степень нарушения кортикального слоя и выраженность периостальной реакции с определением её распространения и конфигурации.
- Наличие склеротической каймы вокруг очага воспаления, отражающей стадию хронического процесса.
- Сопоставление положения очага с соседними анатомическими структурами грудной клетки, включая мягкие ткани.
Рентгенологическое обследование ребер имеет ряд ограничений, и с его помощью не всегда удаётся точно визуализировать следующие аспекты:
- Начальные воспалительные изменения без деструкции костной ткани могут не проявляться в течение первых 10–12 суток.
- Слабовыраженные перестройки в губчатом веществе рёбер при поверхностном распространении инфекции могут быть неразличимы на фоне плотности грудной стенки.
- Оценка состояния прилежащих мягкотканевых структур, включая мышечную и жировую клетчатку, недоступна в рамках проекционного метода.
- Интраструктурные гнойные полости и небольшие каналы секвестрации остаются за пределами визуализации при стандартных режимах съёмки.
- Присутствует лучевая нагрузка: при выполнении рентгенографии грудной клетки в прямой и косых проекциях с прицельной съёмкой поражённого ребра суммарная эффективная доза составляет от 0,2 до 0,5 мЗв.
Более информативной является компьютерная томография ребер, позволяющая визуализировать участки остеолиза, секвестрации, периостальную реакцию, разрушение кортикального слоя рёбер и наличие парарёберных абсцессов. Магнитно-резонансная томография грудной клетки позволяет оценить распространение воспалительного процесса на мягкие ткани, визуализировать отёк костного мозга, свищевые ходы и области инфильтрации. В хронических случаях возможно применение остеосцинтиграфии с технецием-99m для определения метаболически активных очагов воспаления.
При диагностически неясных ситуациях проводится открытая или пункционная биопсия кости с гистологическим и микробиологическим исследованием, что особенно важно при атипичном течении, подозрении на опухоль, специфический процесс или при отрицательных результатах посевов.
Современное лечение
Современный протокол лечения остеомиелита рёбер основывается на принципах комплексного подхода, включающего этиотропную антибактериальную терапию, хирургическую санацию очага инфекции при наличии гнойных осложнений, системную поддерживающую терапию и реабилитацию. Лечение проводится под наблюдением хирурга, в зависимости от клинической формы — с участием торакального хирурга, инфекциониста, пульмонолога или фтизиатра, особенно в случае специфической этиологии.
На первом этапе лечения назначается эмпирическая антибактериальная терапия широкого спектра действия с учётом предполагаемого возбудителя, чаще всего это Staphylococcus aureus. Используются бета-лактамные антибиотики с ингибиторами бета-лактамаз, цефалоспорины III–IV поколения, ванкомицин, линезолид или карбапенемы. После получения результатов микробиологического посева из очага воспаления проводится коррекция терапии в соответствии с чувствительностью возбудителя. При подозрении на туберкулёзное поражение незамедлительно назначается специфическая противотуберкулёзная схема из препаратов первого ряда (рифампицин, изониазид, пиразинамид, этамбутол). Общая длительность антибактериального курса при остром процессе составляет от 4 до 6 недель, при хроническом — не менее 8–12 недель, включая этап смены парентерального на пероральный путь при стабильной клинико-лабораторной динамике.
Хирургическое вмешательство показано при наличии секвестров, абсцессов, свищей, выраженной деформации или некроза рёбер. Производится радикальное удаление нежизнеспособной костной ткани (секвестрэктомия), дренирование гнойных полостей, иссечение свищевых ходов, резекция поражённого участка рёберной дуги с возможной пластикой грудной стенки. В тяжёлых случаях применяется установка дренажей, вакуумная терапия (VAC-системы), локальное введение антибиотиков в полость резекции, использование антисептических растворов и остеопластических материалов при больших дефектах.
Поддерживающая терапия включает анальгетики, дезинтоксикационные средства, иммуномодуляторы, контроль уровня глюкозы у пациентов с сахарным диабетом, а также коррекцию белково-энергетического статуса при хроническом воспалении. После стабилизации состояния проводится курс физиотерапии (УВЧ, магнитотерапия, ультразвук), лечебной физкультуры и дыхательной гимнастики с целью восстановления подвижности грудной клетки, профилактики контрактур и сохранения респираторной функции.
Современный подход включает регулярный мониторинг лабораторных показателей воспаления (лейкоциты, СОЭ, CRP), визуальный контроль по данным КТ или МРТ и оценку динамики клинических симптомов. В рецидивирующих случаях проводится комплексное дообследование с целью выявления скрытых очагов инфекции, иммунодефицитных состояний и нарушений костного обмена.
Список научной литературы:
-
Марчук И.К. Хондрит и остеомиелит ребер / И.К. Марчук // Клиническая хирургия. 1989. - №12. - С. 52.
-
Макаров А.В. Особенности хирургического лечения хондрита и остеомиелита ребер и грудины / А.В. Макаров, В.Г. Гетьман, М.М. Багиров // Вестник хирургии. 1990. - №3. - С. 124-126.
-
Клиника и лечение остеомиелитов и хондритов ребер / К.А. Цыбырнэ и др. // Грудная хирургия. 1982. - №2. - С. 58-61.
-
Васильев Н.А. Лучевая диагностика остеомиелита грудины / Н.А. Васильев, М.Д. Смирнов, Г.Г. Кармазановский // Современные технологии в торакальной хирургии. Москва-Омск, 1995. - С. 40-41.
-
Абрамов Е.К. Остеомиелит ребра как причина внутриплеврального кровотечения / Е.К. Абрамов, Д.В. Тимощенков // Вестник хирургии. 1987. - №5. - С. 63-64.
Остеомиелит локтевой кости представляет собой воспалительное поражение костного мозга и кортикального слоя локтевой кости, возникающее вследствие проникновения инфекционного агента. Воспалительный процесс затрагивает как компактное, так и губчатое вещество кости, вовлекая в патологический очаг надкостницу, окружающие мягкие ткани и в ряде случаев — соседние суставы.
Остеомиелит локтевой кости представляет собой воспалительное поражение костного мозга и кортикального слоя локтевой кости, возникающее вследствие проникновения инфекционного агента. Воспалительный процесс затрагивает как компактное, так и губчатое вещество кости, вовлекая в патологический очаг надкостницу, окружающие мягкие ткани и в ряде случаев — соседние суставы.
Что надо сделать для ранней диагностики ушиба ребер? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу, травматологу и сделать рентгенографию ребер. После первичного приема врач может назначить дополнительные обследования: КТ ребер.
Что надо сделать для ранней диагностики ушиба ребер? Пациенту, в первую очередь, необходимо записаться на консультацию к хирургу, травматологу и сделать рентгенографию ребер. После первичного приема врач может назначить дополнительные обследования: КТ ребер.
Что надо сделать для ранней диагностики перелома ребер? Пациенту, в первую очередь, необходимо записаться на консультацию к травматологу и сделать рентгенографию ребер. После первичного приема врач может назначить дополнительные обследования: Консультацию хирурга КТ ребер.
Что надо сделать для ранней диагностики перелома ребер? Пациенту, в первую очередь, необходимо записаться на консультацию к травматологу и сделать рентгенографию ребер. После первичного приема врач может назначить дополнительные обследования: Консультацию хирурга КТ ребер.
 Общегородской центр
Общегородской центр