Эпендимомы - это опухоли, которые обычно начинаются из эпендимных клеток и выстилают желудочки и спинной мозг. Их основная задача работа - восстанавливать любую поврежденную нервную ткань. Эта опухоль головного мозга чаще всего встречается у детей до 5 лет и поражает зону мозжечка и в редких случаях спинной мозг с распространением в жидкости, окружающей мозг.
Существует несколько типов эпендимом:
- 1-й тип - миксопапиллярная эпендимома, субэпендимома
- 2 и 3 тип - эпендимома, которая включает папиллярную, светлоклеточную и таницитарную, эпендимома слияния RELA, анапластическая эпендимома.
Риски и причины
Существует небольшой повышенный риск эпендимомы при некоторых наследственных синдромах семейного рака.
Иногда эпендимома связана со следующими состояниями:
- семейный аденоматозный полипоз - синдром Тюрко
- опухоли позвоночника при нейрофиброматозе 2 типа.
Симптомы эпендимомы
Многие симптомы эпендимомы носят общий и неспецифический характер и включают:
- головные боли по утрам
- тошноту
- потерю равновесия
- припадки
- наклон головы.
У младенцев может быть увеличивающаяся окружность головы или опухшее мягкое место на верхней части черепа (родничок).
Диагностика эпендимомы
- Клинический осмотр и неврологическое обследование назначают до начала лучевой терапии эпендимомы, повторяют в ходе курса и на этапах наблюдения, чтобы отслеживать динамику неврологических симптомов и общей переносимости. Оценивается уровень сознания, ориентация, речь, когнитивные функции, состояние черепных нервов, координация, походка, сила и тонус в конечностях, чувствительность, функции тазовых органов. Фиксируется исходный дефицит после операции, далее сравниваются изменения на фоне облучения, что помогает отличать обострение отёка от истинного прогрессирования. При внезапном ухудшении состояния внеплановый осмотр становится основанием для корректировки стероидной терапии, противосудорожных схем и интенсивности реабилитации.
- Лабораторные анализы крови используют, как основу для контроля безопасности лучевого лечения при эпендимоме до начала курса, на протяжении облучения и после завершения. Оценивается общий анализ, базовый биохимический профиль с акцентом на функцию печени и почек, электролиты, показатели свёртывания, уровень глюкозы, в отдельных ситуациях маркёры воспаления. По динамике параметров корректируют дозы стероидов, диуретиков, противосудорожных препаратов, оценивают допустимость системной терапии, объём инфузий. В позднем периоде регулярный контроль помогает вовремя заметить эндокринные и метаболические нарушения и направить к соответствующему специалисту.
- Оценка сердечно-сосудистой и дыхательной систем проводится до лучевой терапии эпендимомы, а затем по необходимости при появлении одышки, сердцебиений, отёков или головокружений. Используют ЭКГ, при показаниях эхокардиографию, измеряют артериальное давление, частоту пульса, насыщение крови кислородом, оценивают дыхательные шумы при аускультации. Такая информация позволяет адаптировать объём инфузионной поддержки, подобрать схему стероидов и седативных средств, определить допустимый уровень физической активности. В ходе облучения повторное обследование помогает вовремя скорректировать терапию при признаках декомпенсации и избежать прерывания курса.
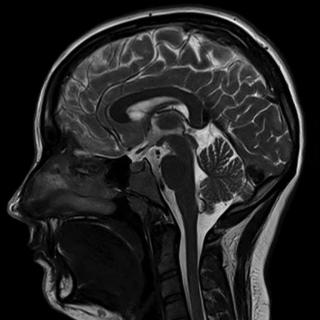
- Магнитно-резонансная томография головного мозга с контрастированием является базовым визуализирующим методом при эпендимоме до начала лучевой терапии, в процессе контроля и после завершения облучения. Перед стартом курса уточняются размеры остаточной опухолевой ткани, конфигурация ложа, отношение к стволу мозга, мозжечку, желудочковой системе, наличие имплантов по контуру желудочков и в базальных цистернах. По этим данным формируется объём мишени и оценивается необходимость краниоспинального протокола. В динамике МРТ используют для оценки степени регресса остаточного узла, выраженности лучевого отёка, появления некротических изменений и признаков рецидива.
- Магнитно-резонансная томография спинного мозга с контрастом назначается при эпендимоме до лучевого этапа для уточнения наличия ликворной диссеминации и спинномозговых очагов, а затем повторяется по плану или при появлении новых симптомов. Исследование охватывает шейный, грудной и пояснично-крестцовый отделы, позволяет выявить импланты вдоль оболочек, отдельные узлы внутри канала, сдавление спинного мозга. При планировании краниоспинального облучения исходная МРТ задаёт верхнюю и нижнюю границы поля, а также участки, где требуется локальное усиление дозы. В период наблюдения метод помогает контролировать состояние ранее выявленных очагов и обнаруживать новые поражения по ходу ликворных путей.
- Планирующая компьютерная томография в иммобилизационной укладке используется непосредственно перед началом лучевой терапии эпендимомы для создания точного лучевого плана. Пациента фиксируют в термопластической маске или другой системе, обеспечивающей воспроизводимость положения головы и, при краниоспинальном протоколе, всего туловища. Выполняют тонкосрезовую КТ, на которую посрезово накладывают данные МРТ, после чего очерчивают ложе опухоли, ствол мозга, зрительные пути, спинной мозг и другие критические структуры, а также, при необходимости, весь ликворный объём. На основании совмещённых изображений рассчитывают распределение дозы, а при заметных изменениях анатомии в ходе курса (масса тела, объём ликвора, положение головы) проводят повторное планирующее исследование для адаптации плана.
- ПЭТ-КТ с онкологическими радиофармпрепаратами используют при эпендимоме избирательно, главным образом для уточнения характера неоднозначных очагов на МРТ и КТ до лучевой терапии и в сложных ситуациях после неё. Исследование помогает отличать активную опухолевую ткань от постоперационного или постлучевого фиброза, оценивать метаболическую активность подозрительных участков вдоль ликворных путей. При выявлении метаболически активных зон информация интегрируется в систему планирования, что позволяет прицельно усилить дозу в области предполагаемой жизнеспособной опухоли. В период наблюдения ПЭТ-КТ иногда применяют при расхождении клиники и стандартной визуализации, чтобы уточнить необходимость повторного местного или системного лечения.
- Люмбальная пункция с цитологическим исследованием ликвора относится к специальным обследованиям и используется при эпендимоме для подтверждения или исключения ликворного распространения до лучевой терапии и иногда для контроля в отдалённом периоде. При заборе ликвора оценивают давление, внешний вид, клеточный состав, затем материал направляют на цитологию для поиска опухолевых клеток. Результаты влияют на стадиирование, на решение о краниоспинальном облучении и объёме спинального поля. Повторные пункции по показаниям помогают оценить эффективность лечения при ранее доказанном диссеминировании или при новых симптомах, указывающих на возможный рецидив в ликворной системе.
- Нейропсихологическое обследование и тестирование когнитивных функций относят к специальной оценке и назначают при эпендимоме до лучевой терапии головного мозга, особенно у детей и молодых взрослых, затем повторяют в динамике. С помощью стандартизированных проб изучают внимание, память, скорость переработки информации, исполнительные функции, эмоциональное состояние, формируя исходный профиль. После завершения облучения периодические повторные тесты позволяют выявить ранние признаки когнитивных нарушений, оценить влияние лечения на обучение, работу и повседневную активность. На основании полученных данных нейропсихолог составляет программу коррекционных занятий и даёт рекомендации семье и педагогам по адаптации нагрузки.
- Эндокринологическое обследование с оценкой гормонального профиля относится к специальным методам и особенно важно при эпендимомах, расположенных вблизи гипоталамо-гипофизарной области, а также при краниоспинальных протоколах у детей. До лучевой терапии фиксируются исходные уровни тиреоидных гормонов, кортизола, пролактина, гормона роста, половых гормонов, иногда дополнительных маркёров, характеризующих функцию оси гипоталамус–гипофиз–периферические железы. В дальнейшем анализы повторяют по графику или при появлении признаков гормональной недостаточности, таких как выраженная слабость, изменения массы тела, нарушение роста и полового развития. Результаты обследования становятся основанием для назначения или корректировки заместительной терапии, которая существенно влияет на долгосрочное качество жизни.
- Аудиологическое обследование со слуховыми тестами, прежде всего тональной пороговой аудиометрией, относят к специальным исследованиям при эпендимомах задней черепной ямки и облучении зон, близких к слуховому нерву и улитке. До начала лучевого курса оценивают исходный слуховой статус, фиксируют уже имеющиеся потери, асимметрию, шум в ушах. В ходе терапии и после неё при появлении жалоб повторная аудиометрия позволяет выявить ранние признаки лучевого поражения слухового анализатора и вовремя обсудить вопрос о слухопротезировании или дополнительной защите. Такой мониторинг учитывается при выборе дозы и конфигурации полей, чтобы минимизировать риск выраженной тугоухости.
- Электрофизиологические методы, такие как электроэнцефалография и вызванные потенциалы, относятся к специальным и применяются при эпендимоме по показаниям до лучевой терапии и на этапах наблюдения. ЭЭГ помогает оценить судорожную готовность коры, подобрать режим противосудорожной терапии, объективизировать изменения при появлении новых приступов или эпизодов потери сознания. Зрительные, слуховые и соматосенсорные вызванные потенциалы отражают состояние проводящих путей при опухолях и лучевом воздействии вблизи ствола, зрительных путей, спинного мозга, их динамика сопоставляется с клинической картиной. В отдалённом периоде отклонения на электрофизиологических исследованиях могут указывать на прогрессирование или на выраженные постлучевые изменения, требующие дополнительной визуализации и пересмотра тактики.
Какой врач
Ведущие врачи в СПб




- Нейрохирург занимает центральное место в лечении эпендимомы, так как именно нейрохирургическое вмешательство чаще всего определяет объём остаточной опухоли и дальнейшую тактику. Специалист оценивает по данным МРТ, КТ и интраоперационной навигации возможности радикального или субтотального удаления, выбирает доступ, технику работы вблизи ствола мозга, черепных нервов, спинного мозга. После операции нейрохирург формирует подробное описание вмешательства, фиксирует степень резекции, наличие видимых остаточных узлов, особенности ликвороциркуляции, что напрямую влияет на показания к лучевой терапии и объём облучения. В ходе наблюдения нейрохирург оценивает динамику неврологического статуса, принимает участие в решении о повторных операциях при рецидиве или ликворной блокаде.
- Радиотерапевт отвечает за планирование и реализацию лучевого этапа лечения эпендимомы, определяет необходимость локального облучения ложа опухоли, краниоспинального протокола или стереотаксических бустов. На основе послеоперационной МРТ и планирующей КТ очерчивается мишень, критические структуры, выбираются техника – трёхмерная конформная, интенсивно-модулированная, протонная – и суммарная доза с учётом возраста и локализации. В процессе курса контролируются неврологические симптомы, выраженность отёка, кожные и общие реакции, при необходимости корректируются стероидная терапия и схема фракционирования. После завершения облучения лучевой терапевт оценивает ответ по визуализации, обсуждает на консилиуме возможность повторных локальных воздействий при рецидиве.
- Клинический онколог или детский онколог формирует общую противоопухолевую стратегию при эпендимоме, сочетая нейрохирургический этап, лучевую терапию и, при показаниях, системное лечение. Специалист оценивает гистологический вариант (классическая, анапластическая эпендимома), степень злокачественности, стадию с учётом ликворного диссеминирования, возраст и соматический статус. На консилиуме обсуждается последовательность этапов – сначала операция с последующим облучением, либо сочетание лучевой терапии с химиотерапией при метастатическом процессе. В динамике клинический онколог отслеживает результаты МРТ, контролирует токсичность, подбирает режимы системного лечения при рецидивах, при необходимости направляет на повторный лучевой или хирургический этап.
- Невролог или детский невролог оценивает и ведёт неврологический статус пациента с эпендимомой до лечения, во время нейрохирургического и лучевого этапов, а также на этапе реабилитации. Оцениваются черепные нервы, координация, мышечная сила, чувствительность, наличие эпилептических приступов, нарушений походки, тазовых функций. На основе этих данных формируется схема симптоматической терапии – противосудорожные препараты, средства для коррекции спастичности, вестибулолитическая поддержка. В ходе лучевого курса невролог помогает отличить прогрессирование опухоли от отёка или лучевых реакций, а в отдалённом периоде курирует восстановление двигательных и когнитивных функций.
- Эндокринолог необходим при эпендимомах с расположением вблизи гипоталамо-гипофизарной области, при краниоспинальных протоколах, а также у детей, получивших значимые дозы на головной мозг. Специалист оценивает гормональный профиль – кортизол, тиреоидные гормоны, половые гормоны, пролактин, гормон роста, выявляет дефициты или дисбаланс. При отклонениях назначается заместительная или корректирующая терапия, которая поддерживает рост, половое развитие, обмен веществ и предупреждает тяжёлые метаболические осложнения. В отдалённом периоде эндокринолог контролирует динамику показателей, адаптирует дозы по мере взросления ребёнка или изменения массы тела у взрослого пациента.
- Реабилитолог и специалист по лечебной физкультуре участвуют в восстановлении после операций на головном или спинном мозге и на фоне лучевой терапии эпендимомы. На старте оценивается уровень самообслуживания, устойчивость при ходьбе, выраженность мозжечковых нарушений, парезов, спастичности, наличие нарушений равновесия и риска падений. На основе этой оценки создаётся программа упражнений, направленных на улучшение координации, силы, выносливости, профилактику контрактур и пролежней, иногда с использованием специализированных тренажёров и роботизированных систем. Реабилитолог обучает семью безопасным приёмам перемещения, правилам организации пространства дома, подбору технических средств реабилитации.
- Психолог или психоонколог поддерживает пациента с эпендимомой и семью на всех этапах – от постановки диагноза до длительного наблюдения. Обсуждаются страх рецидива, тревога перед операцией и облучением, изменения когнитивных функций, возможные ограничения в учёбе или работе, влияние болезни на семью. Для ребёнка подбираются игровые и возрастно-адаптированные методы работы, для подростка и взрослого – индивидуальные беседы, техники управления тревогой, работа с самооценкой и образами будущего. При выраженной депрессии, нарушениях сна, панических реакциях психолог совместно с онкологической командой инициирует консультацию психиатра для подбора медикаментозной поддержки.
- Педиатр контролирует общее соматическое состояние ребёнка на фоне нейрохирургического и лучевого лечения, координирует вакцинацию, профилактику инфекций, коррекцию сопутствующих заболеваний. Специалист отслеживает массу тела, рост, питание, переносимость нагрузок, консультирует по вопросам ухода дома, режима посещения школы или детского сада. При появлении температуры, признаков инфекции дыхательных путей или мочевыводящей системы педиатр помогает быстро организовать обследование и лечение без длительных задержек, что уменьшает риск прерывания противоопухолевой терапии из-за общесоматических осложнений.
Решения о лечении
Лечение обычно одинаково для всех типов эпендимомы. Наиболее распространенные методы терапии включают:
- операция
- лучевая терапия
- в редких случаях химиотерапия.
Точный тип операции, в которой нуждается пациент, зависит от того, где находится эпендимома. Во время процедуры нейрохирург постарается удалить как можно больше опухолевой ткани. Но даже после максимально радикальной резекции в области вмешательства могут оставаться единичные клетки эпендимомы, незаметные на МРТ и недоступные для удаления без риска тяжёлого неврологического дефицита. Лучевая терапия создаёт дополнительный барьер для рецидива, формируя высокую дозу именно в зоне наибольшего риска, где ранее располагался узел. Подобный подход особенно важен при анапластическом варианте, частичной резекции, расположении рядом со стволом мозга и желудочковой системой, а также в детском возрасте, когда повторная операция сопряжена с серьёзными последствиями. В результате снижается вероятность местного возврата заболевания и уменьшается потребность в повторных объёмных вмешательствах.
Лучевая терапия при эпендимоме представляет собой воздействие ионизирующим излучением на ложе удалённой опухоли или на выявленные очаги в головном либо спинном мозге, а при необходимости и на весь ликворный путь. Доза рассчитывается так, чтобы максимально подавить рост оставшихся опухолевых клеток и одновременно сохранить функции мозга и спинного мозга. Для детей и молодых взрослых подбираются схемы с учётом возраста, локализации, объёма операции и степени злокачественности, часто используются конформные или протонные методики. Решение о конкретной программе облучения принимает мультидисциплинарная команда на консилиуме, опираясь на данные МРТ, гистологии и общий статус пациента. Ребенок с большей вероятностью получит лучевую терапию всего головного и спинного мозга, если спинномозговая жидкость содержит раковые клетки. У очень маленьких детей больше вероятность развития побочных эффектов от лучевой терапии. Таким пациентам после операции обычно назначают химиотерапию вместо лучевой терапии. Маловероятно, что ребенку будет проведена лучевая терапия, если ему меньше 3 лет и у него есть опухоль в супратенториальной области. Дети старше 18 месяцев могут пройти лучевую терапию, если у них есть опухоль в задней черепной ямкой.
Перед началом курса выполняют планирующую КТ в маске или другой системе фиксации, совмещают изображения с МРТ и создают индивидуальный план, после чего пациент регулярно посещает кабинет лучевой терапии пять раз в неделю в течение нескольких недель. Во время сеанса человек лежит неподвижно, аппарат вращается вокруг головы или всего тела при краниоспинальном протоколе, излучение не вызывает боли, шума или запаха, основной дискомфорт связан с необходимостью неподвижно лежать и нарастающей усталостью. У детей часто применяют лёгкую седацию или кратковременный наркоз для обеспечения точности укладки, родители заранее получают подробные объяснения каждого этапа. По мере накопления дозы могут усиливаться сонливость, снижение выносливости, иногда тошнота и головная боль, поэтому режим дня и поддерживающая терапия подбираются индивидуально.
Фракционированная трёхмерная конформная лучевая терапия ложа опухоли головного мозга применяется после максимально возможного удаления супратенториальной или заднечерепной эпендимомы II–III степени, особенно у детей старше трёх лет и взрослых. На основе послеоперационной МРТ с контрастом очерчивают ложе опухоли с добавлением клинического запаса по твёрдой мозговой оболочке и прилежащему веществу мозга, отдельно выделяют ствол мозга, зрительные пути, гипофиз, хиазму, слуховые нервы. План формируют так, чтобы задать дозу порядка 54–59,4 Гр при стандартном фракционировании по 1,8 Гр на сеанс, поддерживая при этом допустимые ограничения для критических структур. Дистанционный курс рассматривается как обязательный компонент радикального лечения после резекции инфратенториальной эпендимомы у ребёнка, так как именно локальное облучение ложа значительно снижает риск местного рецидива.
Интенсивно-модулированная лучевая терапия и дуговые методики малого шага используются при эпендимомах задней черепной ямки и супратенториальных опухолях, расположенных в непосредственной близости от ствола мозга, зрительных путей и внутреннего уха. Система планирования создаёт сложное поле дозы за счёт многолепесткового коллиматора, что позволяет придать высокой дозе форму, максимально повторяющую конфигурацию ложа опухоли, и одновременно уменьшить нагрузку на ствол, мозжечок, слуховые нервы и гиппокампы. Такой подход особенно важен в педиатрии, где требуется уменьшение поздних нейрокогнитивных и эндокринных нарушений при сохранении локального контроля. При использовании IMRT или VMAT сохраняется тот же суммарный уровень дозы на мишень, однако распределение в окружающих тканях становится более щадящим.
Краниоспинальное облучение применяется при эпендимоме с подтверждённым ликворным диссеминированием или при высоком риске распространения по ликворным путям, когда выявлены импланты в спинномозговом канале или множественные очаги по поверхности мозга. В поле входят головной мозг, базальные цистерны, весь спинной мозг до уровня дурального мешка, при этом тщательно контролируется доза на хрусталик, щитовидную железу, сердце, лёгкие, почки и кишечник. На фоне краниоспинальной дозы порядка 23,4–36 Гр формируют дополнительный локальный буст на первичное ложе эпендимомы до суммарных значений 50–59,4 Гр в зависимости от возраста и степени злокачественности. Такой протокол позволяет контролировать микроскопическое распространение по ликворным путям, однако требует особенно строгой оценки показаний из-за существенной общей нагрузки.
Стереотаксическая радиохирургия и фракционированная стереотаксическая лучевая терапия рассматриваются при небольших остаточных или рецидивных эпендимомах, когда диаметр очага ограничен, а расстояние до ствола мозга и зрительных путей позволяет соблюсти жёсткие дозовые ограничения. На основе высокоточной МРТ с контрастом и тонкосрезовой КТ создают объём мишени с минимальным запасом, иммобилизация головы осуществляется с использованием маски или рамной фиксации, перед каждым сеансом выполняют верификацию по изображению. В радиохирургическом варианте вся доза подводится за одну фракцию, при фракционированной схеме высокий эквивалентный уровень дозы распределяют на 3–5 сеансов, что снижает риск некроза при расположении рядом с критическими структурами. Подобный протокол особенно ценен при рецидивах в зоне ранее облучённого мозга, когда повторный крупный курс невозможен.
Фокусная дистанционная лучевая терапия спинного мозга используется при спинномозговых эпендимомах после субтотальной или тотальной резекции, а также при неоперабельных вариантах, локализованных в одном или нескольких сегментах. На планирующей МРТ и КТ очерчивают спинальную мишень с учётом протяжённости опухоли по каналу, включают соответствующие позвонки, дуральный мешок, спинной мозг и корешки, при этом критическими структурами становятся сам спинной мозг и окружающие органы в зависимости от уровня. Доза на опухолевый сегмент обычно составляет 45–54 Гр при стандартном фракционировании, при этом средняя нагрузка на спинной мозг тщательно контролируется, чтобы не превысить толерантные значения. При небольших остаточных узлах возможны стереотаксические или гипофракционированные схемы с использованием конформных техник.
Протонная лучевая терапия применяется при эпендимомах головного мозга у детей и молодых взрослых, когда при опухоли задней черепной ямки или супратенториальной локализации необходимо радикальное локальное воздействие при минимальной интегральной дозе на здоровые структуры. За счёт пика Брегга высокую дозу концентрируют внутри целевого объёма, а дистальнее мишени нагрузка резко снижается, что существенно уменьшает облучение тканей, лежащих за ложем опухоли. При планировании учитывают смещения мозга и ликворных пространств, используют набор пучков разных энергий для формирования однородного плато в пределах мишени. Подобный протокол позволяет сохранить уровень дозы на ложе опухоли в диапазоне, сопоставимом с фотонной терапией, но снижает риск поздней глухоты, когнитивных нарушений и сосудистых осложнений у детей.
Повторное облучение и стереотаксический буст при рецидиве эпендимомы рассматриваются в ситуациях, когда первичный курс уже завершён, а местный процесс возобновился в зоне прежнего ложа или рядом с ним. Для оценки суммарной дозы анализируют все предыдущие планы, учитывают интервал между курсами, объём рецидива и состояние критических структур, после чего выбирают максимально локализованный формат – стереотаксический, интенсивно-модулированный или протонный. Объём мишени стремятся сократить до макроскопической опухоли с минимальным запасом, иногда комбинируя локальный буст с системным лечением. Подобный протокол требует особенно тщательной верификации позиции перед каждым сеансом и строгого соблюдения ограничений по дозе на ствол мозга и спинной мозг, так как риск некроза и тяжёлых неврологических осложнений в данной ситуации значительно выше.
Осложнения
Побочные эффекты лечения онкологии у каждого ребенка разные. Некоторые побочные эффекты химиотерапии и лучевой терапии возникают во время лечения. Другие побочные эффекты возникают через несколько месяцев или лет после лечения. Наиболее частыми последствиями онколечения считаются утомляемость, эпизодические головные боли, лёгкая тошнота, снижение аппетита, у детей нередко отмечается временное снижение активности и чувствительность к интеллектуальным нагрузкам. В первые недели после облучения возможно усиление уже существующих неврологических симптомов из-за отёка вокруг ложа опухоли, в подобных ситуациях стероидная терапия корректируется под контролем МРТ и клинических осмотров. Срочного обращения требуют внезапная интенсивная головная боль с рвотой, резкое нарушение сознания, судорожный приступ, новая выраженная слабость в конечностях, остро возникшее нарушение речи или зрения, потеря контроля над мочеиспусканием или стулом. При появлении таких признаков важно немедленно связаться с лечащим отделением или экстренной службой, не дожидаясь планового визита.
Контроль внутричерепного давления и отёка мозга при лучевой терапии эпендимомы имеет первостепенное значение, особенно в ранние сроки после операции и на начальных этапах облучения. Используются глюкокортикоиды в индивидуально подобранной дозе с постепенным снижением под контролем клинической картины и данных МРТ, чтобы уменьшить головную боль, тошноту, рвоту, застой на глазном дне. Важно следить за артериальным давлением, уровнем глюкозы крови, массой тела, так как стероиды способны провоцировать гипергликемию, задержку жидкости и изменение настроения. При выраженной головной боли дополнительно подбираются анальгетики с учётом возраста и сопутствующих заболеваний, при устойчивой рвоте рассматривается инфузионная поддержка. Родителям ребёнка детально объясняется, какие симптомы указывают на рост давления и требуют срочного обращения, например внезапное усиление головной боли, многократная рвота, заторможенность.
Противосудорожная терапия при эпендимоме и лучевой терапии головного мозга назначается при наличии судорожных приступов в анамнезе или высоком риске их появления по данным ЭЭГ и клинической картине. Антиконвульсанты подбираются с учётом возраста, массы тела, возможных лекарственных взаимодействий с химиопрепаратами и стероидами, при этом особое внимание уделяется уровню седативного эффекта и влиянию на когнитивные функции. Концентрация препарата в крови периодически контролируется, чтобы избежать как недостаточной дозы с риском повторных приступов, так и токсичности. Пациент и родственники обучаются алгоритму действий при судорожном эпизоде, правилам безопасного поведения, необходимости строго придерживаться режима приёма без пропусков. При стойкой ремиссии через оговоренный срок обсуждается возможность постепенного снижения дозировки, однако такое решение всегда принимается вместе с нейроонкологической командой.
Нутритивная поддержка и борьба с утомляемостью направлены на сохранение энергетического и белкового ресурса, особенно у детей и подростков. Оцениваются исходная масса тела, динамика веса, наличие тошноты, изменения вкуса, нарушения глотания после операции или на фоне отёка. Диетолог или онколог рекомендует дробное питание небольшими порциями с акцентом на легко усвояемый белок, сложные углеводы, достаточное количество жидкости при отсутствии ограничений со стороны сердечно-сосудистой системы. При значительно сниженным аппетите подключаются специализированные высокобелковые смеси, при угрозе истощения обсуждается временное энтеральное питание через зонд или гастростому. Параллельно подбирается режим дня с чередованием коротких периодов активности и отдыха, чтобы уменьшить выраженность астении без полной гиподинамии.
Нейрокогнитивная и психолого-педагогическая поддержка особенно актуальна у детей с эпендимомой, проходящих облучение головного мозга или краниоспинальную терапию. Нейропсихолог проводит базовую оценку памяти, внимания, скорости обработки информации до начала лучевого этапа, чтобы иметь отправную точку для дальнейшего сравнения. В ходе лечения и после его завершения формируется программа тренировок когнитивных функций с использованием специализированных упражнений, игровых методик и компьютерных программ, адаптированных к возрасту. Школа или дошкольное учреждение информируются о диагнозе и возможных трудностях, обсуждается облегчённый учебный план, дополнительные перерывы, домашнее обучение на период интенсивной терапии. Родителям объясняется, что лёгкое снижение скорости усвоения материала и усталость при нагрузке могут сохраняться длительно, при этом правильно выстроенная поддержка уменьшает выраженность подобных последствий.
Эндокринологическое наблюдение требуется при облучении области гипофиза, гипоталамуса, задней черепной ямки, а также при краниоспинальной терапии, так как эпендимома и лечение способны нарушать гормональную регуляцию роста, полового созревания, обмена веществ. Эндокринолог оценивает уровень тиреоидных гормонов, кортизола, половых гормонов, гормона роста, при необходимости назначает заместительную терапию или коррекцию существующих нарушений. У детей отслеживаются ростовые показатели, скорость прибавки роста, сроки начала пубертата, у подростков – формирование вторичных половых признаков и менструальной функции. У взрослых внимание уделяется симптомам гипопитуитаризма, таким как выраженная слабость, снижение либидо, изменения массы тела, при их появлении обследование и коррекция выполняются без задержки. Регулярное эндокринологическое сопровождение снижает риск тяжёлых метаболических осложнений и улучшает качество жизни в отдалённом периоде.
Реабилитация и восстановление неврологических функций после операции и на фоне лучевой терапии эпендимомы организуются с ранних этапов лечения. Реабилитолог и физиотерапевт оценивают мышечную силу, координацию, тонус, устойчивость при ходьбе, наличие мозжечковых нарушений, парезов, расстройств чувствительности. На основе полученных данных формируется программа упражнений для улучшения равновесия, точности движений, укрепления мышц, профилактики контрактур и падений, иногда подключаются роботизированные системы или тренажёры. При спинномозговой локализации эпендимомы особое внимание уделяется профилактике пролежней, тренировке функций тазовых органов, переобучению ходьбе с использованием вспомогательных средств. Семья получает подробные рекомендации по организации пространства дома, выбору вспомогательных устройств, безопасным способам перемещения пациента.
Психологическая поддержка пациента и семьи при эпендимоме и лучевой терапии имеет ключевое значение, так как диагноз часто ставится в детском или молодом возрасте и связан с длительным, сложным лечением. Психолог или психоонколог помогает разобраться со страхом рецидива, тревогой перед аппаратами визуализации и облучения, ощущением потери контроля над собственной жизнью. Для родителей детей обсуждаются чувства вины, выгорание, конфликты между потребностями больного ребёнка и здоровых братьев и сестёр, выстраивается реалистичный, но поддерживающий образ будущего. При выраженной тревоге, нарушениях сна, депрессивной симптоматике рассматривается подключение медикаментозной коррекции в координации с онкологом и неврологом, при этом подбираются схемы с минимальным влиянием на когнитивные функции. Группы поддержки, общение с семьями в схожей ситуации помогают уменьшить чувство изоляции и усиливают мотивацию соблюдать режим лечения.
Профилактика инфекционных осложнений и общесоматическая поддержка включают контроль очагов хронической инфекции, своевременное лечение респираторных заболеваний, аккуратное отношение к катетерам и венозному доступу. Пациент и родственники получают рекомендации по гигиене рук, уходу за послеоперационными швами, контролю температуры, раннему обращению при появлении кашля, одышки, боли в горле, учащённого мочеиспускания с жжением. При сочетании облучения с химиотерапией особенно внимательно отслеживается уровень лейкоцитов и нейтрофилов, при снижении до критических значений обсуждается необходимость профилактики оппортунистических инфекций. Вакцинация по индивидуальному графику согласуется с онкологом, чтобы не снижать эффективность противоопухолевой терапии и одновременно защищать от тяжёлых инфекций.
Список научной литературы:
- Желудкова О.Г. Опухоли центральной нервной системы // Практическое руководство по детским болезням. T.IV: Гематология/онкология детского возраста под ред. Румянцева А.Г., Самочатовой Е.В. -М.:Медпрактика, 2004. С. 602-634.
- Верхоглядова Т.П. Патоморфология эпендимом. Автореф. дисс. канд. мед. Наук. Львов 1957 -23 с.
- Тимиргаз В.В. Прогностические критерии при эпендимомах головного мозга (клинико-морфологическое исследование). Диссертация на соискание ученой степени доктора медицинских наук. Москва, 2001.
- Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Магнитно-резонансная томография в нейрохирургии. М., - "Видар". -1997.
- Gerstner ER, Pajtler KW. Ependymoma. Semin Neurol. 2018 Feb;38(1):104-111. doi: 10.1055/s-0038-1636503. Epub 2018 Mar 16. PMID: 29548057.
- Vitanza NA, Partap S. Pediatric Ependymoma. J Child Neurol. 2016 Oct;31(12):1354-66. doi: 10.1177/0883073815610428. Epub 2015 Oct 26. PMID: 26503805.
- Холин А.В. Магнитно-резонансная томография при заболеваниях центральной нервной системы. Санкт-Петербург изд. «Гиппократ», 1999.1. С .89-116.
- Maksoud YA, Hahn YS, Engelhard HH. Intracranial ependymoma. Neurosurg Focus. 2002 Sep 15;13(3):e4. doi: 10.3171/foc.2002.13.3.5. PMID: 15844876.
Что надо сделать для ранней диагностики медуллобластомы? Пациенту, в первую очередь, необходимо записаться на консультацию к нейрохирургу. После первичного приема врач может назначить дополнительные обследования: МРТ головного мозга с контрастом люмбальную пункцию.
Что надо сделать для ранней диагностики медуллобластомы? Пациенту, в первую очередь, необходимо записаться на консультацию к нейрохирургу. После первичного приема врач может назначить дополнительные обследования: МРТ головного мозга с контрастом люмбальную пункцию.
Что надо сделать для ранней диагностики опухоли головного мозга? Пациенту, в первую очередь, необходимо записаться на консультацию к неврологу, онкологу и сделать МРТ головного мозга с контрастом. После первичного приема врач может назначить дополнительные обследования: Консультацию нейрохирурга КТ головного мозга с контрастом.
Что надо сделать для ранней диагностики опухоли головного мозга? Пациенту, в первую очередь, необходимо записаться на консультацию к неврологу, онкологу и сделать МРТ головного мозга с контрастом. После первичного приема врач может назначить дополнительные обследования: Консультацию нейрохирурга КТ головного мозга с контрастом.
Магнитно-резонансная томография головного мозга считается золотым стандартом диагностики многих заболеваний головы. МРТ хорошо видит все структуры мозга, включая гипофиз и мозговые оболочки, функции работы коры и белого вещества, биохимические характеристики мозга
Магнитно-резонансная томография головного мозга считается золотым стандартом диагностики многих заболеваний головы. МРТ хорошо видит все структуры мозга, включая гипофиз и мозговые оболочки, функции работы коры и белого вещества, биохимические характеристики мозга
 Общегородской центр
Общегородской центр