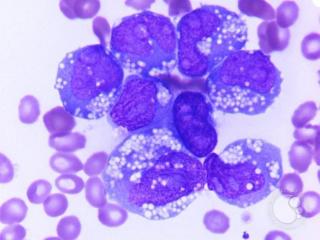
Что надо сделать для ранней диагностики миелофиброза? Пациенту, в первую очередь, необходимо записаться на консультацию к терапевту. После первичного приема первым тестом для диагностики миелофиброза врач может назначить расширенный анализ крови. Это необходимо для проверки количества:
- красные кровяные тельца
- белые кровяные клетки
- тромбоциты.
На втором этапе диагностики тесты могут включать:
- УЗИ брюшной полости - чтобы проверить размер селезенки и печени
- биопсия костного мозга
- консультация гематолога
- консультация генетика
- магнитно-резонансная томография
- компьютерная томография.
Если эти тесты подтверждают диагноз миелофиброз, пациенту нужно сделать генетический анализ крови на изменения в генах JAK2 или CALR.
Миелофиброз - это состояние, когда рубцовая ткань накапливается внутри костного мозга, и клетки крови не могут развиваться должным образом. “Миело” означает костный мозг, а “фиброз” связан с развитием рубцовой ткани. Миелофиброз может поражать людей любого возраста. Но обычно заболевания поражает пациентов среднего и пожилого возраста. Средний возраст постановки диагноза составляет 65 лет. Префиброзный или первичный милофиброз на ранней стадии означает, что у пациента есть изменения в костном мозге, но не наблюдаются рубцы костного мозга.
Миелофиброз - это тип заболевания крови, называемый миелопролиферативным новообразованием и вызывающий увеличение количества кровяных телец. Всемирная организация здравоохранения (ВОЗ) классифицирует все миелопролиферативные новообразования как рак крови, потому, что при данном состоянии костный мозг бесконтрольно производит множественные клетки крови. Однако многие больные с миелопролиферативными новообразованиями чувствуют себя хорошо и нуждаются только в легком лечении или наблюдении.
Первичный миелофиброз
Пациентам, у которых в анамнезе не было проблем с костным мозгом, обычно ставится диагноз первичного миелофиброза или хронической идиопатической миелофиброзомы.
Вторичный миелофиброз
Вторичный миелофиброз - это состояние, при котором патология развивается у больных с другими заболеваниями костного мозга, такими как истинная полицитемия или эссенциальная тромбоцитемия.
Что происходит при миелофиброзе?
Костный мозг - это мягкая внутренняя часть наших костей, из которой образуются клетки крови. Все клетки крови происходят из клеток одного и того же типа, называемых стволовыми клетками. Стволовая клетка производит незрелые клетки крови, которые проходят различные стадии развития, прежде чем станут полностью развитыми клетками крови и попадут в кровь в виде следующих компонентов крови:
- красные кровяные тельца переносят кислород по телу
- лейкоциты для борьбы с инфекцией
- тромбоциты, чтобы помочь свертыванию крови.
У больных с миелофиброзом костный мозг слишком активен, в результате чего образуется рубцовая ткань (фиброз). Из-за этого клетки крови не производятся должным образом. Костный мозг постепенно производит меньше клеток крови. По мере того, как количество новых клеток крови в костном мозге падает, печень и селезенка пытаются произвести больше клеток крови, но им сложно скомпенсировать общий недостаток, поэтому у пациента развивается анемия. Селезенка может увеличиваться в размерах, что вызывает дискомфорт в животе или чувство быстрой сытости во время еды. По мере развития миелофиброза костный мозг также производит меньше лейкоцитов и тромбоцитов.
Миелофиброз и острый миелоидный лейкоз
Примерно от 10 до 20 из 100 пациентов с миелофиброзом заболевают острым миелоидным лейкозом - это тип рака крови, который развивается из молодых лейкоцитов, называемых гранулоцитами или моноцитами, в костном мозге.
Причины миелофиброза
Некоторые исследования показывают, что воздействие бензола может увеличить риск развития миелопролиферативных новообразований. Бензол используется в резиновой промышленности и является одним из химических веществ в бензине.
Более 55 из 100 пациентов с миелофиброзом имеют изменение в гене JAK2, который вырабатывает белок, контролирующий, сколько клеток крови производят стволовые клетки.
До 35 из 100 пациентов имеют изменение гена CALR.
Мутированные гены JAK2 или CALR приводят к ситуации, когда в костном мозге может образоваться рубцовая ткань.
У некоторых больных с миелофиброзом в анамнезе имеется эссенциальная тромбоцитемия или истинная полицитемия.
Симптомы миелофиброза
Миелофиброз обычно развивается медленно и сначала не вызывает симптомов. Некоторые пациенты узнают о заболевании, когда сдают анализ крови по другим причинам. По мере прогресса патология вызывает следующие симптомы:
- усталость и одышка - из-за низкого количества эритроцитов
- легкое кровотечение и образование синяков - из-за низкого количества тромбоцитов боль и дискомфорт в животе из-за увеличения селезенки и печени
- боль в костях
- подагра - болезненные, жесткие или опухшие суставы
- потеря аппетита и похудание лихорадка и ночная потливость
- очень зудящая кожа.
Диагностика миелофиброза
Первым тестом для диагностики миелофиброза обычно является расширенный анализ крови. Это необходимо для проверки количества:
- красные кровяные тельца
- белые кровяные клетки
- тромбоциты.
У большинства больных с миелофиброзом количество красных кровяных телец низкое. Красные кровяные тельца содержат гемоглобин, поэтому уровень гемоглобин также будет низким. Гемоглобин переносит кислород по телу, поэтому если пациент страдает анемией, он может чувствовать усталость или одышку.
У некоторых пациентов с миелофиброзом уровень гемоглобина в крови нормальный или повышенный.
У многих людей на момент постановки диагноза количество лейкоцитов и тромбоцитов выше нормы. Обычно они уменьшаются по мере прогресса заболевания.
На втором этапе диагностики тесты могут включать:
- УЗИ брюшной полости - чтобы проверить размер селезенки и печени
- биопсия костного мозга
- магнитно-резонансная томография
- компьютерная томография.
Если эти тесты подтверждают диагноз миелофиброз, пациенту нужно сделать генетический анализ крови на изменения в генах JAK2 или CALR.
Лечение
Тактика лечения зависит от ряда факторов, включая:
- результаты анализа крови при постановке диагноза
- симптомы
- количество незрелых клеток в крови
- группа риска.
Есть определенные факторы, которые врачи используют для определения того, является ли миелофиброз низким, средним или высоким риском для здоровья. Выделяют 4 группы риска:
- низкий риск
- средний риск 1 уровень
- средний риск 2 уровень
- высокий риск.
На момент постановки диагноза группа риска зависит от:
- количество лейкоцитов - гемоглобин менее 100 г / л
- количество бластов (незрелых клеток крови) в крови
- симптомы - например, потеря веса или потливость
- возраст старше 65 лет.
У пациентов с миелофиброзом низкого риска основная тактика лечения - поддерживающая терапия. Миелофиброз высокого риска лечить труднее. Терапия может включать:
- Переливание крови
- Аспирин в низких дозах
- Аллопуринол
- Химиотерапия
- Ингибиторы JAK2
- Аллопуринол
- Пегилированный интерферон - альфа
- Эритропоэтин
- Лучевая терапия
- Трансплантация донорских стволовых клеток
- Андрогенная терапия
- Операция.
Аллопуринол
Когда эритроциты расщепляются организмом, они производят мочевую кислоту. Если в крови слишком много мочевой кислоты, она может скапливаться в суставах и вызывать болезненный отек, называемый подагрой. Аллопуринол снижает количество мочевой кислоты в крови и, таким образом, помогает уменьшить симптомы подагры.
Ингибиторы JAK2
Ингибиторы JAK2 замедляют или останавливают рост раковых клеток. Их еще называют блокаторами роста рака. Ингибиторы JAK2 не позволяют гену JAK2 передавать сигнал стволовым клеткам о создании клеток крови. Примером ингибитора JAK2 является руксолитиниб. Руксолитиниб используется для лечения увеличенной селезенки и других симптомов, а также при миелофиброзе среднего или высокого риска.
Химиотерапия
Химиотерапия использует цитотоксические препараты для разрушения незрелых клеток. Лекарства действуют, нарушая рост клеток и не давая им делиться. Они могут помочь уменьшить увеличение селезенки и печени. В число препаратов, которые используют врачи, могут входить:
- гидроксикарбамид
- бусульфан
- мелфалан.
Пегилированный интерферон - альфа
Пегилированный интерферон - это разновидность иммунотерапии, которая помогает снизить скорость образования клеток крови.
Эритропоэтин
Эритропоэтин - это фактор роста, который побуждает тело вырабатывать больше красных кровяных телец.
Лучевая терапия
Лучевая терапия - это использование радиации для уничтожения клеток. Онколог может посоветовать пройти лучевую терапию, если селезенка увеличена и пациент не может перенести операцию. Это помогает уменьшить размер селезенки, но обычно снимает симптомы только на несколько месяцев.
Трансплантация донорских стволовых клеток
Трансплантация донорских стволовых клеток обычно подходит только людям, которые:
- молоды
- имеют достаточно хорошее здоровье
- имеют подходящего донора
- находятся в группе среднего 2 или высокого риска.
Трансплантация донорских стволовых клеток проходит в несколько этапов:
- курс высокой дозы химиотерапии или лучевой терапии всего тела
- забор стволовых клеток от донора
- пересадка стволовых клеток.
Чтобы донорские стволовые клетки начали производить новые клетки крови, требуется от нескольких дней до нескольких недель. В это время пациенту потребуется переливания крови и тромбоцитов.
Андрогенная терапия
Андрогены - это гормоны, вырабатываемые надпочечниками. Врачи при раке крови иногда используют искусственные андрогены, чтобы контролировать анемию.
Операция
Возможно, пациенту предстоит операция по удалению селезенки (спленэктомия), если она увеличена, а другие методы лечения не смогли ее уменьшить. Операция сопряжена с риском для людей с миелофиброзом. К ним относятся инфекция, кровотечение и образование тромбов.
Ведущие врачи в СПб







Список научной литературы:
- Абдулкадыров, К.М. Критерии диагностики и современные методы лечения первичного миелофиброза. / К.М. Абдулкадыров, В.А. Шуваев, И.С. Мартынкевич. // Вестник гематологии. - 2013. - Т.9. - №3. -С.44-78.
- Барабанщикова, М.В. Аллогенная трансплантация костного мозга при миелофиброзе. / М.В. Барабанщикова, Е.В. Морозова, В.В. Байков с соавт. // Клиническая онкогематология. - 2016. - Т.9 - №3. - С. 279-286.
- Криволапов, Ю.А. Биопсии костного мозга: научно-практическое издание. / Ю.А. Криволапов. - Москва: Практическая медицина, 2014. -528 с.
- Тиссен Т.П. Магнитно-резонансная ангиография в диагностике сосудистой патологии головного и спинного мозга / Тиссен Т.П., Белова Т.В., Климчук О.В., Шевелев И.Н. // Нейрохирургия. - 2002. - № 3. - С. 6-12.
- Вольтер С. А. Ультразвуковая диагностика: Нормативные материалы и методические рекомендации / Больтер С. А. М.: Медицина, 1990. - 567 с.
Паническая атака во время МРТ - это частое осложнение, с которым встречаются люди с клаустрофобией. Паническое расстройство - это тревожное расстройство, при котором у вас регулярно случаются внезапные приступы паники или страха. Каждый человек в определенное время испытывает чувство тревоги и паники, это естественная реакция на стрессовые или опасные ситуации.
Паническая атака во время МРТ - это частое осложнение, с которым встречаются люди с клаустрофобией. Паническое расстройство - это тревожное расстройство, при котором у вас регулярно случаются внезапные приступы паники или страха. Каждый человек в определенное время испытывает чувство тревоги и паники, это естественная реакция на стрессовые или опасные ситуации.
Что надо сделать для ранней диагностики хронического миелоидного лейкоза? Пациенту, в первую очередь, необходимо записаться на консультацию к гематологу или онкологу. После первичного приема врач может назначить дополнительно обследования: общий анализ крови биопсия костного мозга КТ легких МРТ брюшной полости УЗИ лимфатических узлов ПЭТ-КТ.
Что надо сделать для ранней диагностики хронического миелоидного лейкоза? Пациенту, в первую очередь, необходимо записаться на консультацию к гематологу или онкологу. После первичного приема врач может назначить дополнительно обследования: общий анализ крови биопсия костного мозга КТ легких МРТ брюшной полости УЗИ лимфатических узлов ПЭТ-КТ.
Как и любой вид диагностики магнитно-резонансная томография имеет ряд ограничений и противопоказаний. МРТ аппарат - это большой магнит. Противопоказания, связанные с ним, обусловлены в первую очередь магнетическими свойствами томографа. Как любой магнит, томографическая
Как и любой вид диагностики магнитно-резонансная томография имеет ряд ограничений и противопоказаний. МРТ аппарат - это большой магнит. Противопоказания, связанные с ним, обусловлены в первую очередь магнетическими свойствами томографа. Как любой магнит, томографическая
 Общегородской центр
Общегородской центр